No estic segur que pugui o hagi d’utilitzar uns versos de Sabina per guiar aquestes consideracions sobre la sanitat de la Comunitat de Madrid i del Servei Madrileny de Salut, però un cop fet, ja està fet. El sanitari públic que el 2013 portava enganxada a la bata un adhesiu amb el text «si ens retallen la sanitat, ens retallen la vida», no podia imaginar que sorgiria aquesta pandèmia, ni el dolor i el sofriment que causaria, ni la terrible quotidianitat de «la mort viatjant en ambulàncies blanques» pels carrers de Madrid.
La pandèmia ens situa davant d’una crisi que sens dubte modificarà els paradigmes econòmics, les relacions i els comportaments socials i, sense dubte, la gestió de la sanitat pública. Desconeixem encara les característiques i la dimensió d’aquests canvis, però de com s’afrontin dependrà que sigui possible el rescat d’aquelles persones que ja van patir els efectes de la crisi de 2008 i van quedar atrapats en les conseqüències de les polítiques d’ajust fiscal, de la desregularització laboral i la devaluació salarial.
Les crisis són semblants a un laberint, en el sentit que el substancial d’un laberint és que tingui una sortida, sense aquesta condició no es tractaria d’un laberint; trobar la sortida depèn del que coneguem sobre ell. Una mica d’aquesta visió trobem en les reflexions sobre les pandèmies imaginàries. Així, Albert Camus (1947) considera que la pandèmia «obre els ulls, fa pensar», Rafel Argullol (1993) adverteix que «aquest món tan irreal, era en definitiva el veritable món» i Emilio Lledó (2020) desitja «que el virus ens faci sortir de la foscor i la caverna». Ni ambiciono ni sóc capaç de donar resposta a aquestes proposicions, només pretenc aportar la descripció d’alguns aspectes que estimo com a significatius de la situació de la sanitat pública a la Comunitat de Madrid anterior a la pandèmia. Aspectes parcials, però que haurien de tenir-se en compte en les propostes de reconstrucció del sistema sanitari. En aquest sentit, aportaré algunes dades sobre les retallades, les privatitzacions, la atenció primària i hospitalària, l’assistència sanitària, els professionals de la sanitat, la farmàcia i el copagament, la governança i la cohesió, per acabar amb un apunt sobre què fer.
Les dades utilitzades procedeixen bàsicament de l’Estadística de Despesa Sanitari Públic del Ministeri de Sanitat (EGSP), de les memòries anuals del Servei Madrileny de Salut (SERMAS) i dels seus informes sobre Atenció Primària i Atenció Hospitalària. En cap cas es pretén establir relació de causalitat entre les variables observades, només evidenciar si és el cas les correlacions entre elles sense establir vinculació entre causa i efecte. Les dades aportades pretenen visualitzar tendències i els valors corresponen a euros de valor constant 2020.
Posem que parlo de retallades
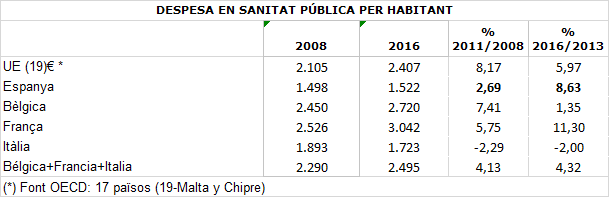
Entre 2009, primer any posterior a la crisi financera i 2019 la despesa del SERMAS es redueix el 2,65 per cent, passant de 8.969.000 d’euros a 8.8.731 milions. Si prenem com a referència l’any 2009, la retallada acumulada de la despesa sanitària fins 2019 ascendeix a 7.181.000 d’euros. La disminució de la despesa és inferior a l’experimentada pel conjunt de comunitat autònomes, la reducció de la qual per aquest període és del 5,8 per cent, però superior a la del sector públic sanitari de Madrid, la reducció de la qual és del 1,4 per cent.
En termes de despesa sanitària del SERMAS per habitant, el percentatge mitjà de reducció anual entre 2009 i 2011 és del 10,28 per cent i entre 2012 i 2018 se situa en el 13 per cent. En termes absoluts, la diferència entre la projecció anual de la despesa sanitària del 2009 al 2019 comparada amb la despesa real executada mostra com durant aquest període s’ha produït una reducció dels recursos sanitaris públics en la Comunitat de Madrid de 7.182 milions. Una Comunitat on viu el 14,1 per cent de la població nacional, però la cobertura sanitària representa només el 11,9 per cent de la despesa sanitària del conjunt de les CCAA.
Ampliant el focus si es consideren les despeses públiques significatives de l’estat de benestar, com són promoció i protecció social, sanitat i educació. Entre 2009 i 2018 es produeix una reducció del 8,62 per cent, que significa una retallada de despesa acumulada en relació amb la despesa de 2009 de 12.365.000 d’euros. Xifra que contrasta amb el fet que la població en risc de pobresa, segons la taxa AROPE, es manté pràcticament estable durant aquest període: 1.015.552 persones el 2009 i 999.509 el 2019.
En aquest context, els 1.084 milions que la Comunitat de Madrid ha deixat d’ingressar entre 2009 i 2019 per les decisions adoptades sobre els impostos de patrimoni, successions i donacions té difícil explicació, i mostren disparitat de criteris quan es gestionen els recursos destinats al benestar social i, quan es tracta dels sectors més afavorits de la societat, cap connexió entre les necessitats reals dels ciutadans ostatges de la desigualtat i les prioritats de govern de la Comunitat de Madrid.
Posem que parlo de privatització
No s’ha de confondre la sanitat privada amb la sanitat concertada. La privatització de la sanitat en termes absoluts es produeix quan la sanitat privada creix a un ritme superior a l’evolució de la sanitat pública. El creixement de la sanitat privada a la Comunitat de Madrid entre 2009 i 2019 ha estat de l’11,85 per cent, increment molt superior al negatiu 1,61 per cent en la disminució de la sanitat pública, amb el consegüent augment de la proporció de la sanitat privada sobre el total, que ha passat del 24,3 per cent el 2009 al 26,7 el 2019. En aquest àmbit, també s’aprecia un canvi de tendència segons es mesuri la mitjana anual de creixement abans i després del RDL 16 / 2012: la sanitat privada entre 2010 i 2012 es redueix a una mitjana anual de l’1,53 per cent, mentre que en període 2013-2019 canvia de signe i creix a una mitjana del 3,03 per cent anual.
La sanitat concertada pot considerar-se pública en la mesura que les condicions de gestió, el cost, els recursos i els resultats siguin transparents, coneguts i avaluats de manera diferenciada de la sanitat de gestió pública directa. Només possible en la mesura que s’apliqui la rendició de comptes i l’avaluació de les polítiques públiques, tan necessària com absent d’alguns sectors de l’administració pública d’aquest país.
Podem observar la conseqüència de la reducció de la proporció en la sanitat pública sobre la despesa sanitària total en l’evolució de les dades de la Unió d’Espanyola d’Asseguradores i Reasseguradores (UNESPA). Entre 2011 i 2017, el nombre d’assegurats augmenta el 10,9 per cent, l’índex de preus de l’INE 1253 Assegurances privades de Sanitat creix el 30 per cent i el cost de la prestació mitjana per assegurat només creix el 1,8 per cent.
El consorci és la forma habitual d’articular la col·laboració publicoprivada en l’àmbit de la sanitat pública. És una pràctica de distribució molt desigual entre les CCAA. L’any 2019, el 46,3 per cent dels concerts es concentren en les comunitats autònomes de Madrid i de Catalunya (el 11,5 per cent i 34,8, respectivament). El seu creixement és desigual. Mentre que entre 2009 i 2019 la despesa en consorcis en la Comunitat de Madrid creix el 38,2 per cent, el total de CCAA, excepte Madrid i Catalunya, experimenten una reducció del 15,8 per cent.
La concertació de l’activitat sanitària pública, així com el debat general públic-privat, és propici a la contaminació ideològica. És habitual assignar eficiència a la gestió privada i ineficiència a la gestió pública, gairebé sempre eludint la contrastació. En qualsevol cas, del risc d’ineficiència no és lliure ningú, entre altres raons perquè aquesta depèn de factors no sempre vinculats a la seva adscripció al públic o als l’àmbit privat. Per exemple, l’equip directiu és un factor determinant. No resisteix comparació el desastre dels bancs que han necessitat 40.000 milions per salvar les cadires dels Consells, amb la d’aconseguir, en els anys 80 del segle passat, que Renfe fos referència de qualitat. Les persones d’edat avançada recordaran l’insòlit que va resultar que la mateixa companyia pública (Telefónica) amb un canvi en la direcció instal·lés telèfons en dues setmanes, o que, actuant amb la inspecció fiscal, sense modificar els tipus impositius, s’augmentés la recaptació pública fins a poder finançar les pensions no contributives, l’ensenyament públic, i la sanitat pública. Fets inexplicables si atenem només a les consideracions ideològiques sobre el públic i el privat.
Posem que parlo d’Atenció Primària i d’Atenció Hospitalària
Hi ha un ampli consens en la necessitat d’avançar en el que es coneix com el canvi de paradigma sanitari. De la gestió sanitària centrada en la malaltia a potenciar les accions vinculades a la promoció i prevenció de la salut. Avançar en aquesta direcció requereix una distribució diferent dels recursos sanitaris entre l’Atenció Primària i l’Atenció Hospitalària. Una distribució que, al mateix temps que atengui les necessitats hospitalàries, augmenti la capacitat operativa dels centres d’Atenció Primària.
Al seu torn, durant aquest període els ingressos en Atenció Hospitalària augmenten el 8,2 per cent. La mateixa tendència s’observa en cirurgia. Abans de 2012, creix a una mitjana anual del 5,3 per cent, mentre que a partir del 2012 creix només a l’1,1 per cent. És significativa la llista d’espera en cirurgia com a indicador de la retallada sanitària, que passa a la Comunitat de Madrid de 13 dies a 54 dies.
Posem que parlo de l’atenció sanitària
Les retallades sanitàries entre 2009 i 2019 en mitjans personals i materials comporten a la Comunitat de Madrid una reducció dels pacients atesos en Atenció Primària del 14,9 per cent. De 2009 a 2012, la reducció mitjana anual va ser del -1,4 per cent, que es va veure incrementada fins -1,7 a partir de la reforma de 2012. Al seu torn, en el mateix període, s’observa una correlació entre la disminució de visites en Atenció Primària i el creixement del 28,5 per cent de les persones ateses a Urgències, que podria ser degut a una substitució de l’accés al sistema sanitari. El que indica que la prevenció i promoció de la salut no ocupa el lloc que li correspondria en la política sanitària.
Al seu torn, durant aquest període els ingressos en Atenció Hospitalària augmenten un 8,2 per cent. La mateixa tendència s’observa en cirurgia. Abans de 2012 creix a una mitjana anual del 5,3 per cent, mentre que a partir del 2012 creix només l’1,1 per cent. És significativa la llista d’espera en cirurgia com a indicador de la retallada sanitària, que passa a la Comunitat de Madrid de 13 dies a 54 dies.
Posem que parlo dels professionals
La pandèmia de la Covid-19 actua com un mirall dels efectes de la reforma laboral del 2012. Quan la pandèmia va obligar al tancament de l’economia i va posar la supervivència en mans de serveis, vam descobrir que depenem del personal que concentra les quotes més elevades de precarietat. Segons la Conselleria d’Hisenda i Funció Pública de la Comunitat de Madrid, el 2019, el 39,3 per cent del personal sanitari del SERMAS tenia contractes de caràcter temporal, el 2016 el 32,1 per cent. Entre el personal no sanitari, la temporalitat s’eleva al 49,5 per cent, el 37,6 per cent el 2016. Aquesta precarietat i deficients condicions de treball són comuns en la majoria dels serveis que van ser declarats com a essencials juntament amb els sanitaris: recollida de residus, neteja, transport, etc. Personal de què depenem en situacions límit.
FOTO
Posem que parlo de la farmàcia i el copagament
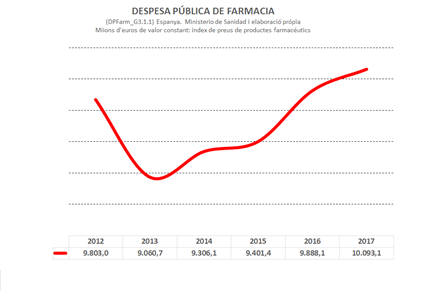
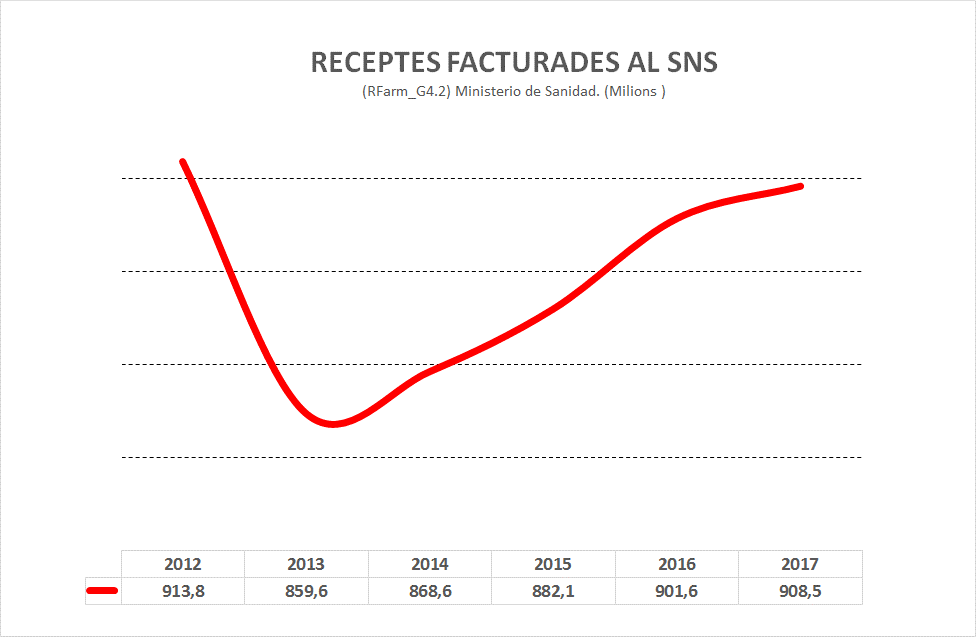
El seguiment de l’evolució de la despesa farmacèutica pública està condicionat per dificultats derivades dels copagaments introduïts amb la reforma de 2012. En primer lloc, perquè s’han trencat les sèries històriques homogènies que permetien conèixer l’evolució de la despesa farmacèutica pública. Fins 2012 es computava la despesa real, és a dir, el consum de farmàcia en termes monetaris originats per la sanitat pública, però a partir del 2012 el concepte de despesa pública farmacèutica identifica només l’aportació pública al finançament dels fàrmacs prescrits als pacients sense incloure l’aportació d’aquests.
Així, a partir del 2012, la despesa / consum real de fàrmacs del Sistema Nacional de Sanitat s’ignora. No hi ha registre de l’aportació dels pacients al pagament dels fàrmacs que consumeixen. El titular d’una oficina de farmàcia apuntava que aquesta informació només es gestiona en l’àmbit dels col·legis de farmacèutics, amb accés reservat als titulars col·legiats. Informació que d’altra banda és difícilment extrapolable a partir només de l’aportació pública a la despesa farmacèutica davant la impossibilitat de conèixer el cost que abonen els pacients, ja que es tracta d’aportacions que oscil·len entre el 10 i el 60 per cent en funció de les circumstàncies de la seva renda i l’assignació de diferent sostre de despesa segons aquests nivells de renda. Cal destacar la singular evolució de l’índex de preus 06110 de productes farmacèutics elaborat per l’INE el 2012. Simultàniament a l’activació del copagament, aquest índex va créixer un 50,2 per cent.
Sobre les conseqüències del copagament, González López de Valcárcel i altres (2016) expliquen en un estudi sobre l’adherència al seu tractament fins a 2013, que de 10.563 pacients que havien patit una síndrome coronària aguda entre 2009 i 2011, es va observar que, amb els fàrmacs més cars i essencials en la síndrome coronària aguda, les taxes d’adherència cauen entre un 6,8% i un 8,3 per cent entre els pacients que no van patir modificació del copagament. Aquestes pèrdues d’adherència als tractaments poden generar efectes negatius sobre el pacient i, a mig termini, generar més despesa sanitària. Un altre efecte assistencial dels copagaments consisteix en l’augment de freqüentació de les urgències. Però analitzar aquests aspectes no és l’objecte d’aquests comentaris.
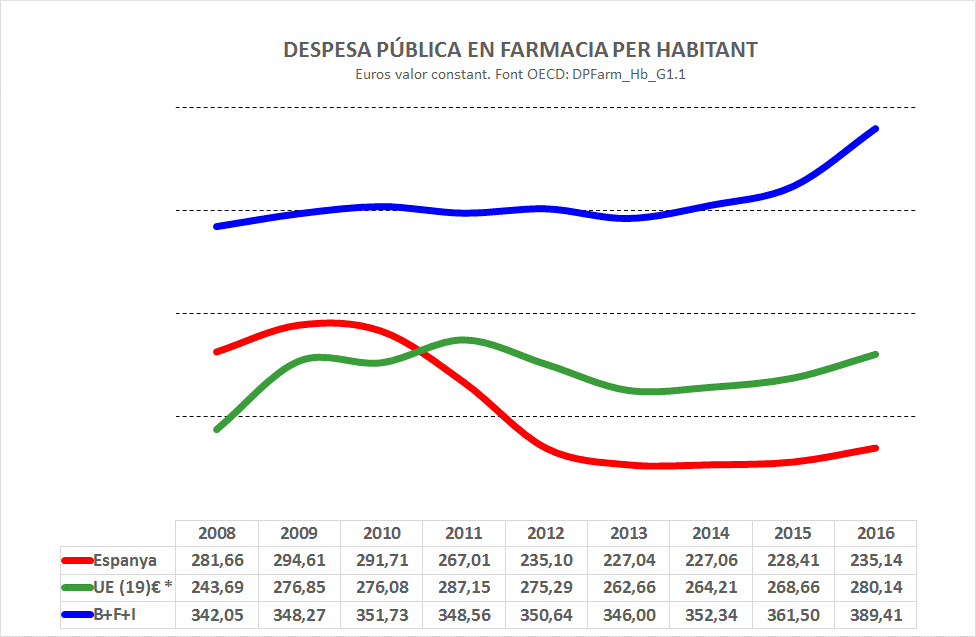
La regulació del copagament farmacèutic no és competència de les CCAA, però afecta una part considerable de la seva despesa sanitària. Abans de la reforma de 2012, aquesta despesa era equivalent al 18 i el 19 per cent de la seva despesa sanitària real, raó per la qual no es pot obviar. Per analitzar l’evolució de la despesa de farmàcia considero dos períodes: els set anys anteriors a 2012 i els immediatament posteriors sense computar l’any 2012. Les xifres són el resultat de la gestió mixta dels models i la seva consideració distorsionaria el càlcul.
En euros de valor constant 2020, s’observa com entre 2006 i 2011, els set anys anteriors a la reforma, la despesa farmacèutica de la Comunitat de Madrid va créixer el 9,37 per cent, gairebé el doble del creixement en el mateix període del conjunt de les CCAA en el qual aquesta despesa va créixer el 5,5 per cent. Durant els següents set anys posteriors a la reforma (2013-2019), només l’aportació pública a la despesa farmacèutica, no el consum farmacèutic, va créixer el 14,4 per cent, és a dir, un 50 per cent més que en el conjunt de les CCAA, que va créixer el 10,6 per cent. Les dades el SERMAS confirmen aquesta tendència en el seu àmbit. Entre 2012 i 2019 l’aportació pública a la despesa farmacèutica per habitant va créixer el 9,7 per cent.
Segons l’Observatori de la Pobresa Farmacèutica (OPF) i el Banc Farmacèutic de Catalunya (26 d’abril de 2021), s’han detectat a Catalunya uns 2.000 pacients que no poden pagar el copagament farmacèutic. Estimen que aquesta situació podria afectar el 4 per cent de la població i que el cost perquè desaparegui aquest risc és de 1,5 milions d’euros. Mentre perdurin aquestes circumstàncies, parlar de copagament té escàs sentit. Però la governança de Madrid i la de Catalunya, encara que sembli impossible, estan ocupades en altres coses. Mal temps per a la lírica.
Posem que parlo de la governança del SNS i de la cohesió
La completa descentralització de la gestió de la sanitat pública a les CCAA, vol dir que siguem un dels únics països que no disposen d’un Servei Públic de Sanitat, sinó d’un Sistema Públic de Sanitat. Aquesta descentralització necessita consolidar una governança compartida que permeti avançar en garantir nivells d’atenció sanitària més igualitaris en prestacions i qualitat entre les diferents CCAA i disposar de sistemes d’informació compartida accessibles. Aquests són alguns dels objectius de la Llei 16/2003, de 28 de maig de cohesió i qualitat del Sistema Nacional de Salut, escassament o gens desenvolupada i les finalitats és urgent recuperar.
Durant els últims anys, la divergència entre CCAA s’ha accentuat de tal manera que la relació entre la CCAA amb major despesa sanitària per càpita i la de menor despesa sanitària ha experimentat un augment de l’1,33 a l’1,48 entre 2009 i 2019. La Comunitat de Madrid ocupa el penúltim lloc; només Andalusia té una despesa sanitària per habitant inferior. Cal significar que la situació ha empitjorat en els últims anys, especialment per la Comunitat de Madrid, que ha passat d’una despesa sanitària equivalent al 76,4% la despesa sanitària per habitant el 2009 de la Comunitat amb el major despesa sanitària per habitant al 71,6 per cent el 2019.
Posem que parlo de fer
La pandèmia i els seus efectes ens obliguen a fer un compromís col·lectiu per reconstruir la sanitat pública. La tasca requereix anar més enllà de la guerra contra el virus. Requereix que els agents socials i les forces polítiques, en les seves accions, estiguin a l’altura que demana la necessària recuperació de la cohesió social i de la sanitat pública com un dels elements centrals de l’estat de benestar. Cal recuperar el principi ètic o el valor de la interdependència: tots depenem de tots. I cal comprendre que només salvant als ciutadans amb més risc social ens salvem tots, evitant que la por al virus sigui substituït per la por a l’exclusió social i la pobresa.
Aquest objectiu, requereix el necessari compromís de les CCAA en:
- Reconstruir i transformar el sistema nacional de sanitat.
- Convertir el Consell Interterritorial en l’instrument del nou cogovern de la sanitat.
- Eliminar de forma progressiva el copagament farmacèutic.
- Consolidar un Pla d’Emergència de Salut Pública, considerant la seguretat sanitària com un aspecte més de la seguretat nacional.
- Millorar la sostenibilitat del sistema sanitari amb el Fons de Reconstrucció Sanitària i la revisió del Fons de Garantia de Serveis Públics Fonamentals.
A la Comunitat de Madrid:
- Augmentar els recursos econòmics i materials destinats a l’Atenció Primària i passar del paradigma de curar al de prevenir i promoure.
- Retallar els temps d’espera.
- Dotar d’Atenció Primària les residències de gent gran i amb discapacitat.
- Assegurar la continuïtat assistencial: primària, hospitalària, sociosanitari, entenent la sanitat com un sistema integral d’atenció a les persones al llarg de la seva vida.
- Integrar els efectes dels determinants socials de la salut (DSS), el 80% de la salut, com a referent de l’acció de govern de la Comunitat Autònoma de Madrid.
- Promoure la investigació i la innovació en salut.
- Reduir la temporalitat dels professionals i eliminar les condicions de treball abusives (Treball precari, MIR, AIR…).
- Impuls a les polítiques d’igualtat de gènere en aquest àmbit.
- Reforçar la salut pública: crear l’Agència de Salut Pública de la Comunitat de Madrid.
- Promoure un consens el més ampli i transversal possible per salvar vides i protegir els ciutadans dels efectes de la Covid-19, però també per reconstruir el sistema sanitari i protegir-lo dels impactes de la lògica de mercat.
Referències
- Beatriz González López-Valcárcel, Julian Llibreter, Aníbal García-Sempere, Llum Maria Peña, Sofia Bauer, Jaume Puig-Junoy, Juan Oliva, Salvador Peiró, i Gabriel Sanfélix-Gimeno (2017): «Effect of cost sharing on adherence to evidencebased médications in patiens with acute coronary síndrome «Hearth Journal i Diario Médico, 19 de març de 2017
Aquest article s’ha publicat originalment al web d’Economistas Frente a la Crisis