Aquest és un article de eldiario.es
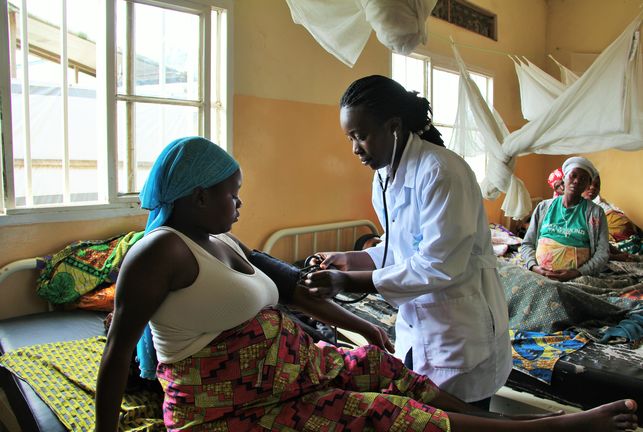
Va arribar moribunda, amb les entranyes que s’havien esquinçat en alguna pista enfangada entre el seu poble i Rubaya, al territori de Masisi, a la regió oriental de Kivu Nord, aquesta terra marcada per les brases de la guerra al Congo. Tenia 35 anys, sis fills i el seu úter s’havia trencat durant el part del setè. Quan els homes que la portaven van entrar a l’hospital, ja estava en xoc: la seva sang s’havia quedat pel camí. Era juliol del 2016 i aquesta mare havia arribat a l’hospital quan ja ningú podia ajudar-la.
«No sé quantes dones he vist morir així durant anys. Dones que arribaven amb l’úter trencat quan ja era massa tard», diu el doctor Leonidas Banyuzukwabo, un dels metges del centre hospitalari de Rubaya.
Parir a la República Democràtica del Congo, sobretot a les zones rurals, no és moltes vegades una elecció, sinó un deure, com passava a Europa quan es considerava que els fills eren una riquesa, l’única a la qual podien aspirar els pobres. Una visió que al Congo segueix viva, imposada per un patriarcat que arriba al paroxisme en territoris com el de Masisi, un lloc en el qual només quatre de cada deu nenes sap el que és seure en un banc d’escola, segons les Nacions Unides.
La bellesa de postal suïssa d’aquesta terra, els seus turons verds i les seves vaques frisones serveixen de paradoxal escenari d’abundància per la fona misèria i la violència que pateixen les persones que hi habiten.
Sobretot, les dones. Ser dona a Masisi és ser mare i a més és ser-ho aviat i cada any. Si qui neix és un home, millor, ja que les nenes valen poc per a la cultura local. «No n’hi ha prou amb tenir dos o tres fills. El que s’espera de la dona és que tingui nou o deu fills», explica el metge, un nombre que supera amb escreix la mitjana congolesa de 6,1 fills per dona. Si la dona no compleix aquestes expectatives, «s’arrisca al repudi per part del marit» i a veure’s al carrer sense res i separada dels fills que ja ha tingut.
Per aquesta raó i perquè elles mateixes han interioritzat que la seva obligació és tenir molts fills, les dones de Masisi segueixen engendrant fins i tot si per a això han de posar en perill les seves vides. I això passa no poques vegades, ja que els matrimonis i embarassos precoços, i aquestes gestacions nombroses i sense respir entre elles, són factors de risc de diverses complicacions obstètriques.
Una d’elles és el trencament d’úter, la mateixa a la qual va sucumbir la dona que va arribar en xoc a l’hospital de Rubaya, rares a Occident, però que al Congo segueix matant. La mateixa que pateixen cada mes «tres o quatre dones» només en el petit centre de salut de Kibabi, que depèn de Rubaya, assegura un altre metge congolès, el doctor Emmanuel Kasole.
«Una bona dona és la que no costa diners»
Tant aquest centre de salut com l’hospital del qual depèn són de propietat estatal però, fins fa poc, eren de pagament, ja que al Congo no hi ha una sanitat pública. Una cesària costava uns 66 euros i per reunir aquesta suma les famílies havien de vendre el poc que tenien. Això si posseïen alguna cosa, ja que molts habitants de la regió viuen de treballs precaris a les mines de coltan i manganès que dominen Rubaya. Aquesta pobresa està darrere del fet que moltes d’aquestes dones que el doctor Leonidas ha vist morir durant anys acudissin a l’hospital «massa tard».
Però la misèria no ho explica tot. Un altre factor remet de nou a una terrible desigualtat de gènere: «Aquí, una bona dona és la que no costa diners: la que pareix a casa i per baix. Una dona que pareix a l’hospital és titllada de vaga i d’inútil. La religió és un altre aspecte. Fa poc, vaig escoltar a un pastor protestant que deia que si les rates pareixen naturalment, no veia raons perquè les dones se sotmetessin a cesàries», s’indigna el metge.
Aquesta «mentalitat va començar a canviar fa quatre anys i mig», assegura el facultatiu, quan una ONG italiana, Cooperazione Internazionale (COOPI), amb finançament d’ECHO, l’agència humanitària de la Unió Europea, va començar a donar suport amb projectes de cooperació a l’hospital de Rubaya i diversos centres de salut de la zona. Des de llavors, d’acord amb els càlculs de l’ONG, unes 200.000 persones del territori de Masisi han gaudit d’atenció sanitària gratuïta.
Anticonceptius amb permís del marit
La jove doctora Gràcia Ndimi Kabwe representa un altre dels rostres de la dona congolesa: formada, políglota i independent. Quan va arribar a Rubaya per treballar en el projecte de l’ONG, els nens l’anomenaven «Mzungu» (blanca, en suahili). Ella ho atribueix als seus texans, que probablement les criatures només havien vist portar a les poques occidentals que passen per la ciutat.
La gratuïtat dels parts, la posada en marxa de dos bancs de sang i la construcció d’una sala d’operacions al centre de salut de Kibabi han contribuït a una reducció «dràstica» de la mortalitat materna, assegura la doctora. Però el risc lligat als embarassos repetits i la mentalitat que fa que «quan una dona es casa, el seu cos passi a ser propietat del seu marit», encara hi són.
La dona pobra i rural al Congo no només «no pot negar-se a mantenir relacions sexuals amb la seva parella»; tampoc té control sobre la seva fertilitat, una situació emparada per una legislació en què coexisteixen un dret consuetudinari que segueix primant a les zones rurals i unes igualment misògines lleis heretades en part del colonitzador belga.
Una d’elles, que data de 1920, així com l’article 178 del Codi Penal, prohibeixen la venda d’anticonceptius. Malgrat això, els mètodes de control de la natalitat es venen lliurement des de fa dècades i el govern fa campanyes a favor de la planificació familiar. Per completar aquest panorama esquizofrènic, una decisió ministerial del 2009 -arrancada per les feministes congoleses- va autoritzar els anticonceptius amb la promesa encara no complerta d’abrogar la norma de 1920.
Cap d’aquestes lleis exigeix el permís marital perquè la dona utilitzi mètodes anticonceptius ni perquè se sotmeti a una cesària o un lligament de trompes. No obstant això, el caràcter contradictori de la legislació nacional, unit a un Codi de la Família que defineix l’home com a «cap de la família», ha provocat que en la pràctica les dones amb parella hagin de demanar permís als seus companys per utilitzar anticonceptius o sotmetre a operacions relacionades amb la seva fertilitat.
A les zones rurals, l’»home té l’última paraula», subratlla el doctor Leonidas. D’aquí que molts professionals sanitaris exigeixin aquestes autoritzacions maritals per protegir-se de possibles demandes en els tribunals.
Abans de practicar una cesària, els metges de Rubaya presenten al pare una autorització perquè la signi. Si el marit no ha vingut amb la partera, el consentiment es reclama a la persona que l’acompanya, que «normalment és la seva sogra», diu el metge mostrant un d’aquests documents signat amb una empremta digital.
«El 80% o més de les nostres pacients són analfabetes», afegeix. En casos extrems, el personal sanitari ha hagut d’amenaçar algun pare amb «arrossegar-lo a tribunals» per obtenir aquest consentiment i salvar la vida de la seva dona, si bé la informació que sense la cesària mare i fill poden morir «sol ser suficient».
Els anticonceptius susciten encara més resistències, a causa de la religió i del mite estès al Congo que utilitzar-los provoca esterilitat definitiva: «Recordo a una pacient de 38 anys, mare de 14 fills, l’últim per cesària, un altre greu factor de risc pel trencament d’úter. Li vaig advertir que el proper embaràs seria la mort i, tot i així, no ens va permetre lligar-li les trompes. Quan li vam proposar un implant anticonceptiu, va dir que s’ho pensaria i va marxar. No ha tornat. Vés a saber si era ella o el marit qui es negava», recorda el metge.
Al centre de salut de Kibabi, Gentille menja amb el seu nadó al costat. Té 18 anys i és el seu primer fill. Ha nascut per cesària i el doctor Kasole li explica que ha d’evitar un embaràs en els 18 mesos vinents. El seu úter podria trencar-se i ella viu a 20 quilòmetres del centre. «He de parlar amb el meu marit», xiuxiueja la noia. Quan s’insisteix a preguntar-li la seva opinió, diu: «Estic d’acord… Però cal esperar a veure què diu el meu marit».

