Els efectes de la reforma de 2012
L’evolució de la despesa sanitària pública a Espanya permet constatar i avaluar els efectes descrits en l’article anterior, de la reforma de 2012. Segons l’OECD, en termes d’euros de valor constant 2010, la despesa sanitària total a Espanya entre 2008 i 2012 va baixar de 68.412 milions d’euros a 68.050 milions. Tot així, i contràriament al que es pretenia amb l’increment del copagament, entre 2012 i 2016, la despesa sanitària ha augmentat fins a 70.662 milions d’euros (Gràfic DSP_G1). La reforma s’implanta a mitjans de 2012, circumstancia que aconsella obviar, a efectes de càlcul del creixement, la informació d’aquest any, raó per la qual, compararem l’evolució de la despesa dels tres anys anteriors a 2012 amb l’evolució dels tres anys posteriors a 2012.
La despesa sanitària total entre 2008 i 2011 va créixer el 4,59%, i després de la reforma, entre 2013 i 2016, el creixement va ser del 7,96%. Evolució que no es pot correlacionar amb el creixement demogràfic, durant el primer període la població total creix el 1,3%, i durant el segon període el creixement és zero. Tampoc s’observa correlació en l’evolució de la població de més de 65 anys, afectada per l’increment de del copagament, quin creixement es redueix del 6,5% al 5,4% entre els anys anteriors i posteriors a la reforma.
Malgrat aquest increment de la despesa sanitària pública, durant el període posterior a la reforma es produeix una derivació important cap a la sanitat privada, que el 2011 equivalia al 26,2% de la despesa sanitària total, i el 2017 augmenta fins el 29,2%.

En termes del % sobre el PIB, entre 2008 i 2011 la despesa sanitària pública va passar del 6,1% al 6,7%, conseqüència de l’estancament del PIB. Entre 2011 i 2016, amb creixement del PIB es manté en el 6,4%, igualant a la mitja de la zona euro, però amb un PIB que a Espanya ha crescut a un ritme superior al de la zona euro.
Malgrat l’increment en la despesa, persisteix una amplia diferencia en relació a la despesa sanitària per habitant dels països de la zona Euro, i per tant, l’existència de marge de millora per la cobertura de la nostra sanitat pública. El 2016, segons l’OCDE, la despesa sanitària pública per habitant a Espanya era el 50% de la de França, el 56% de la de Bèlgica (en ambdós països el copagament afecta a tot el sistema sanitari) i el 88,4% del d’Itàlia (amb copagament a l’atenció especialitzada, urgències i farmàcia). Aquests indicadors il·lustren la paradoxa de que la nostra despesa en sanitat per habitant sigui el 63,2% de la mitja de la zona euro, mentre el PIB generat per habitant és el 86,1% de la mitja de la zona euro.
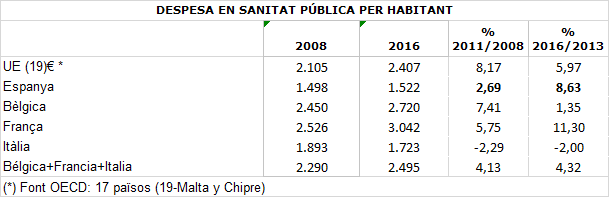
Des de la perspectiva de la despesa sanitària per habitant, la diferència entre els dos períodes s’accentua, així entre 2008 i 2011 creix el 2,69% i entre 2013 i 2016 creix el 8,63%. Aquesta evolució contrasta amb la de la mitja de la zona euro: un creixement del 8,83% durant el primer període, superior al d’España i un creixement del 5,97% durant el segon període, clarament per sota del creixement d’Espanya després de la reforma.
La despesa pública en sanitat, sense computar la despesa en farmàcia segueix la mateixa tendència. Entre 2008 i 2011 creix el 4,51% i entre 2013 i 2016 creix el 9,6%. Aquestes taxes de creixement son molt superiors a les de la despesa en farmàcia que baixen -5,2% entre 2008 i 2013, i creixen el 3,56% entre 2013 i 2016. Això apunta a l’existència de factors de creixement de la despesa pública en sanitat més significatius que la despesa en farmàcia. En el període 2013 a 2016 també caldria computar com consum farmacèutic la major aportació dels pacients jubilats, que no existia en el període anterior, amb el que l’increment de la despesa encara fora superior al registrat.
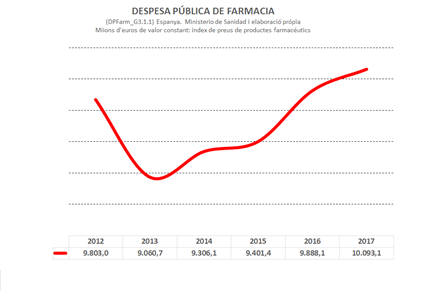
Entre els dos períodes considerats es produeix un canvi significatiu en la despesa farmacèutica pública total, en sentit contrari al pretès per la reforma de 2012. Abans de la reforma, durant el període 2008 a 2011 (Gràfic DPFarm_G311) es redueix el -3,57%, mentrestant, entre 2013 i 2016 s’incrementa el 3,26%.
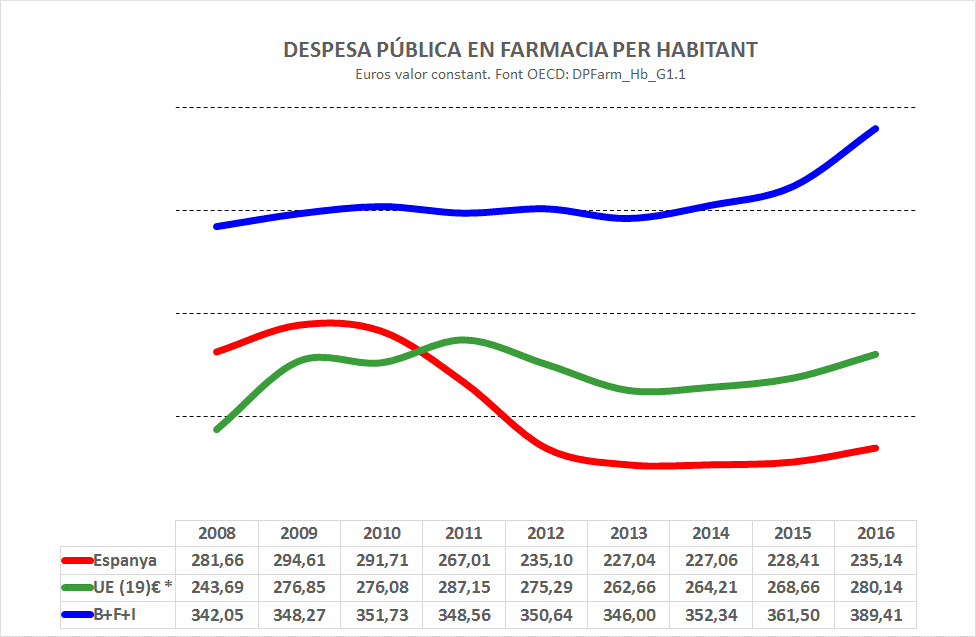
El 2016 la despesa pública de farmàcia per habitant (Gràfic DFarm_Hb_G11) era equivalent al 84% de la despesa mitja per habitant de la zona euro, i només el 60,4% de la mitja de França, Bèlgica i Itàlia: el 45,9% de França, el 61,1% de Bèlgica i el 86,7% d’Itàlia. Aquestes diferències també fan evidents amplies possibilitats d’actuació sobre l’eficiència de la despesa en farmàcia, més enllà del copagament.

Des de la perspectiva de la incidència del consum farmacèutic públic sobre la despesa sanitària pública, la proporció és semblant a la d’altres països europeus. El 2016 era l’11,02%, y en la zona euro l’11,52%, i la mitja de Bèlgica, França i Itàlia era el 12,06%. Entre 2008 i 2013 el pes de la despesa de farmàcia va baixar en -1,1 punts, mentre entre 2013 i 2016 ho va fer la meitat, només en -0,47 punts . Aquestes dades son reflex de l’absència de la suposada millora d’eficiència que s’hauria de produir amb l’ampliació del copagament farmacèutic.
Sense copagament ¿per què no?
L’augment de la pressió política i mediàtica per justificar la introducció de sistemes de copagament farmacèutic ha coincidit temporalment amb les dures i injustes retallades de la despesa en la sanitat pública, amb l’establiment de restriccions d’accés al sistema de sanitat pública i amb accions destinades a desmantellar progressivament la cobertura del Sistema Nacional de Salut. El discurs del copagament, justificat per l’ajust fiscal i per les suposades i no contrastades millores en l’eficiència, contribueixen per una part a dotar d’un marc ideològic de suport d’aquestes polítiques, i per una altra, facilita deixar en segon pla dues qüestions ineludibles: el regressiu sistema fiscal vigent i l’existència d’un elevat frau fiscal. Un entorn gens favorable per un Estat del Benestar dèbil com el nostre. Amb aquests antecedents és difícil justificar, com a causa prioritària a combatre, l’ús excessiu o inadequat dels serveis públics de sanitat.
Per Andreu Más Collell (El País, 3 de maig de 2012): “el copagament constitueix l’única forma significativa d’augmentar els ingressos per finançar de la sanitat sense reduir l’oferta de prestacions”. En sentit contrari, per Rafael Abengoa (Mètode, 25 de març de 2013): “ni el copagament, ni les retallades serveixen per que la sanitat sigui més sostenible i millori la qualitat de la cura” i indica com línia d’actuació la medicina proactiva: “cal dissenyar una sèrie de programes per convertir el domicili en el centre de la cura i reforçar l’atenció primària. Amb més atenció primària i menys hospitals, es pot prevenir l’ingrés d’un 50% de les persones”. Es tracta d’impedir que la gent empitjori, és a dir, el contrari d’un dels efectes identificats provocats per el copagament.
La causa de la crisi no resideix en els suposats abusos del sistema sanitari, ni en el dèficit públic. És la crisi econòmica la que afecta a la salut dels ciutadans i al sistema sanitari, no al revés. No obstant, la crisi ha sigut un pretext per activar, amb la reforma de 2012, el desmantellament del sistema sanitari públic (amb retallades pressupostàries, amb ampliacions del copagament, i trocejant l’atenció sanitària en una sanitat privada per persones riques, una seguretat social per els assalariats i classes mitges, i ajuts socials (beneficència) per la població pobre) La reforma també ha conduit a l’ampliació del dèficit en despesa social i sanitària per habitant a Espanya en relació amb al dels països del nostre entorn, i també al que permetria el nivell del PIB per habitant.
Més enllà del copagament farmacèutic hi ha marge per actuar. El segon Informe Vilardell (març de 2010) formula algunes propostes com: el consum de genèrics, actuar sobre la presentació de les dosificacions, actuar sobre l’anàlisi de l’eficiència i dels resultats en salut, revisar els catàlegs de fàrmacs amb criteris de cost-efectivitat i de la seguretat, garantir que les mútues i asseguradores laborals assumeixin el cost dels tractaments de les malalties laborals. I, també: actuar també sobre la demanda de fàrmacs a través de reforçar les comissions farmacoterapèutiques, la difusió d’informació contrastada, dotar d’instruments de suport a la prescripció, seguiment de consums en les respectives àrees d’influència, recerca en cost-efectivitat, i la formació dels professionals. Son actuacions en la direcció del que es coneix com les tres fitesi: millor salut, millor atenció, menor cost.
Només és possible millorar promovent més responsabilitat del conjunt del sistema sanitari i de tots els ciutadans. La sanitat és una contingència l’atenció de la qual és un dels pilars que garanteixen la igualtat d’oportunitats. La sanitat pública constitueix una de les propostes bàsiques per una ampla concertació social, d’un nou contracte social (Anton Costas, 2017) )ii que faci possible un entorn social sostenible i democràtic. Una concertació social que substitueixi la societat de la por i la incertesa per una de més solidària, amb restriccions, però indubtablement amb més possibilitats.
Si el resultat del copagament farmacèutic dels pensionistes és incert, o negatiu, i els seus efectes recauen sobre més de 10,5 milions de pensionistes i les seves famílies, entre els que hi trobem els que suporten gran part de les desigualtats, hauríem de preguntar-nos si val la pena augmentar aquestes situacions de risc, causar efectes no desitjats en salut, i incrementar a mig termini la despesa pública en sanitat amb polítiques com la de la reforma de 2012. Amb aquests vímets, podem preguntar-nos si no fora prudent, fins que no disposem d’un millor equipatge, la reducció o eliminació dels copagaments farmacèutics. Sense copagament. Per què no?
i Rafael Abengoa y Patricia Arratibe (2014) : “Implementando la Triple Meta: ”lecciones desde el ámbito directivo”. Papeles de Economía Española, FUNCAS,142/2014
Núria Mas, Wendy Wisbaum: “La triple meta para el futuro de la sanidad”. Papeles de Economía Española, FUNCAS,142/2014
ii Antón Costas (2017): “El final del desconcierto”. Ediciones Península.







