No és estrany que els mitjans de comunicació es facin ressò de greus errades mèdiques o de denúncies per suposada mala praxi als hospitals. De fet, el darrer 2018 va haver-hi un increment en les denúncies en aquest sentit a l’Estat espanyol, arribant al total de 14.335 casos, segons les úniques dades disponibles, facilitades per l’Associación Defensor del Paciente. Aquesta mateixa font situa Catalunya en el tercer lloc quant a denúncies per comunitats autònomes, amb un total de 2.135.
En aquests casos l’enfocament hegemònic és des del punt de vista de la primera víctima, la que ha patit l’error mèdic. Però quan això succeeix també existeix una segona víctima -qui ha comès l’error- i una tercera -la institució o centre on s’ha comès-, com es va tractar en una de les taules de debat del 27è Congrés d’Atenció Primària de la CAMFIC.
En aquesta línia apunta el darrer document publicat pel Grup de Treball d’Ètica de la Societat Catalana de Medicina Familiar i Comunitària (CAMFIC). Titulat ‘Reflexions sobre errors i esdeveniments adversos: ètica del reconeixement, la reparació i la prevenció’, és un recull de recomanacions i reflexions dirigides als professionals de la sanitat -especialment els de la primària- per tal de posar sobre la taula una nova forma de pair i actuar davant les errades mèdiques.
Al text es recorda que, en el marc de la sanitat primària, les errades i esdeveniments adversos poques vegades són de caràcter greu: només un 7’3% dels casos, front un 38% de moderats i un 54’7% de lleus, segons les dades de l’estudi APEAS del Ministeri de Sanitat. Això no obstant, i segons el mateix article, d’aquests esdeveniments fins a un 70’2% eren clarament evitables. Per això el grup redactor busca “promoure l’acceptació que els esdeveniments adversos es donen i impulsar una reflexió sobre la necessitat d’assumir-ne la responsabilitat”.
Per parlar d’ètica, errors mèdics i del darrer treball del Grup d’Ètica, entrevistem una de les redactores del document i membre del grup, Carme Batalla Martínez. La doctora, que també forma part del Comitè d’Ètica Assistencial d’Atenció Primària de l’ICS, és especialista en Medicina Familiar i Comunitària i treballa al CAP de Sant Quirze del Vallès.
Quin és el paper dels grups de treball de la CAMFIC?
Tenen un paper fonamental. La CAMFIC té un vessant que vetlla per les condicions de feina dels metges de família, però és una societat científica i l’objectiu fonamental és la formació i el treball per estar al dia. Els grups de treball són un dels principals actius de la CAMFIC, en té molts i de molts temes.
Com funciona el Grup d’Ètica? Quines són les rutines?
Treballem tan presencialment com per via en línia. Però l’ètica demana reflexió, i per això mantenim una reunió presencial mensual. Allí decidim quin document treballarem, qui els farà… Després de fer un treball el grup el discuteix i en reflexionem.
El grup d’ètica està format per una dotzena de persones. Sorgeixen conflictes dins d’aquest? Va ser fàcil la redacció del document?
Conflictes no en sorgeixen. Maneres diferents de veure les coses, és clar. Però després de debatre generalment sempre arribem a acords. El tema del darrer document no és complex i no hi va haver problemes. Temes que tenen a veure amb conviccions o creences… sí que generen més desacords. Quan ha passat, ho fem constar en el document.
Què és l’ètica aplicada a la medicina? Com la definiria?
L’ètica no hauria de ser específica de res, sinó que és una manera d’enfocar i veure les coses i reflexionar-les. S’hauria d’aplicar a tots els vessants i professions. En medicina òbviament també, perquè treballem amb persones i per tant tenim informacions i un tracte molt íntim.
Aplicada a la medicina hem de tenir-la present en tot el que fem durant el dia a dia. No crec que s’hagi de dir “Ai, vaig a fer això de manera ètica”, sinó que és impregnar-se d’una manera de fer amb molt de respecte cap a les altres persones.
Quina diferència hi ha amb el codi deontològic?
La diferència és que l’ètica no es basa a fer normes, sinó en reflexions i recomanacions per millorar la forma de fer les coses. En canvi, el codi deontològic és un codi normatiu d’obligat compliment. En canvi, l’ètica no és normativa.
Creu que és suficient o correcta la formació que rep l’alumnat de Medicina al grau, respecte a l’ètica mèdica? I sobre els errors mèdics? Vostè en va rebre?
No, jo no vaig rebre cap formació durant la carrera ni d’ètica, ni de seguretat, ni d’errors… Aquests projectes han vingut més tard.
Sobre el que reben ara, crec que encara falta molt. Comença a estendre’s la cultura, però encara queda. Tenim molta tendència a pensar que tot ho fem bé, i quan ens equivoquem la tendència és a amagar perquè es poden rebre sancions. A això li hem de donar la volta.
Al text es parla d’assumpció de culpa com un procés que ha de fer el professional quan s’equivoca per demanar perdó i alhora aprendre pel futur. Aquesta formació existeix?
Pràcticament no. No vol dir que no hi hagi activitats o cursos, per exemple sobre seguretat amb fàrmacs sí que se’n fan molts. Al nostre programa informàtic d’història clínica tenim un mòdul de seguretat que ens ajuda en el dia a dia.
Els residents de medicina de família sí que tenen una formació reglada en seguretat i també en ètica. Però s’ha anat introduint darrerament i molt lentament.
També s’hi diu que “és important que tot el personal estigui format en la comunicació d’esdeveniments adversos o que hi hagi un equip de suport en comunicació”. És així?
No, encara no. Alguns centres comencen a treballar-ho, però encara no hi ha un sistema marcat, com podria ser una sessió mensual en què tothom exposi on s’ha equivocat per aprendre i intentar que no torni a passar. Ho hauríem de fer, perquè és inevitable que hi hagi errades, som persones. Però si ho treballem i ens hi fixem, segurament passarà menys.
Si no es fan aquestes sessions és perquè hi ha la tendència a culpabilitzar o sancionar la persona que s’ha equivocat. Això no vol dir que tinguem carta blanca: si algú comet una negligència, o sigui que hi ha un component de voler fer-ho malament o deixadesa, cal que tingui implicacions.
Però les errades que, parlant-ne i compartint-les, les milloraríem, ens aniria bé de fer-ho. Hi ha establert un sistema de comunicació d’esdeveniments adversos i errades a través de la intranet, però és enrevessat i la veritat… no es fa servir tot el que s’hauria de fer servir.
Al document separen les conductes negligents d’aquelles on hi ha «fal·libilitat humana i dels aspectes estructurals del sistema en què treballem». Quina és la diferència? On és la frontera entre mala praxi i els esdeveniments adversos/errors?
La negligència vol dir que el professional no ha fet la seva feina com l’havia de fer perquè no ha estat atent, no s’ha fixat prou… i per tant hi ha una part d’intencionalitat o deixadesa. En canvi, les errades o esdeveniments adversos no tenen intencionalitat i hi ha molts factors que hi poden influir.
Una errada gairebé sempre es produeix per una acumulació de circumstàncies. Perquè es doni una errada, cal haver passat per una sèrie de circumstàncies.
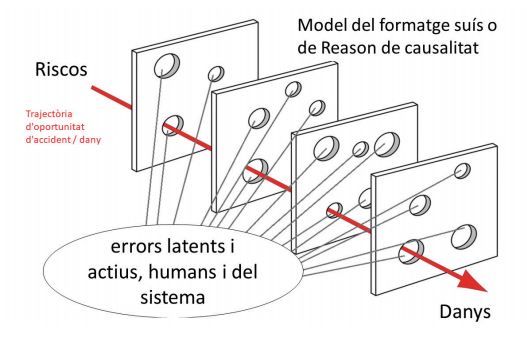
Fins i tot, un esdeveniment advers pot venir amb una perfecta actuació del professional. Seria el cas d’indicar un medicament correcte per una afectació però que després fa un efecte advers greu com una reacció al·lèrgica desconeguda fins al moment. No és una errada, però igualment hem fet mal i hem de demanar disculpes a la persona i explicar-li què ha passat.
Al seu treball es parla d’una doctora que recepta uns antiinflamatoris a qui no hauria de prendre’n per altres patologies. Això, si no ho ha consultat, seria negligència?
Ho seria si saps que aquell medicament va malament i l’hi dónes. En el cas del text, quan hi ha contraindicació, podria ser que el professional no s’hi fixés. Pot ser greu, però no deixa de ser una equivocació. La negligència requereix intencionalitat i no fixar-t’hi.
Probablement, en l’imaginari col·lectiu, es donaria per fet que és una negligència.
Tenim un programa per contraindicacions, però a vegades n’hi ha que no estan especificades. A més hi ha les característiques de la persona, que és una informació que potser no ha buscat.
És cert que sempre hi ha una línia fina que costa de distingir. I si el pacient entén que és una negligència, farà la denúncia i ja es prendrà la decisió corresponent. Nosaltres posem èmfasi en les errades que, malgrat fixar-te, succeeixen.
Quan parlen que moltes errades i esdeveniments adversos són deguts a un entorn imposat, a què es refereixen?
La nostra empresa ens imposa unes guies de pràctiques clíniques, uns protocols fixats… això ens imposa un horari, una agenda que potser és de 40 visites diàries en lloc de 20. Quan un professional porta tantes visites a sobre està més cansat i no té la mateixa capacitat de reacció.
Si l’empresa t’imposa fer dos torns, augmenta el risc que t’equivoquis. Són condicionants que no depenen de nosaltres i ens poden afectar. El mateix passa quan et truquen cada cinc minuts, quan hi ha soroll… són circumstàncies alienes que ens influeixen.
La manca de recursos econòmics pot donar peu a errors?
No tenir aparells en condicions a la consulta ens pot condicionar molt. Si hi ha manca de professionals i en lloc de fer 30 visites n’hem de fer 45 al dia, sí. En global, sí, la manca de recursos pot disminuir la qualitat, però ja n’hem tingut i els professionals hem posat de part nostra banda per pal·liar-ho. Ara bé, en un entorn en què els recursos fossin ideals, si no fem res més, no millorarem. No és només una qüestió de recursos.
Podria explicar els tres nivells de víctimes?
La primera és la persona afectada a la qual li ha passat l’errada, la segona és el professional implicat en l’esdeveniment, i la tercera és la institució, que d’alguna manera es veu afectada.
És un concepte prou desconegut, oi?
Sí, perquè són els pacients els que fan les queixes, sigui per via administrativa o judicial i se’n parla molt més. Les altres dues estan molt oblidades. La del professional perquè hi ha una tendència a amagar perquè hi ha s’acostuma a culpabilitzar. Si això se li donés la volta hi hauria menys errades i els professionals estarien millor.
Un professional que ha fet una errada amb conseqüències greus pot arribar a posar-se malalt pel sentiment de culpabilitat i de malestar. Fins i tot hi ha hagut casos de persones que han deixat la professió pensant que no n’eren vàlides. En part, és perquè no han rebut suport, ni de companys ni de l’empresa. És un tema que està mancat de posar-hi formació i dedicar-hi temps.
Com resumiria la forma en què ha d’actuar un professional davant un cas advers?
El principal és adonar-se que ha fet l’errada i, quan ho sàpiga, reconèixer-la i comunicar-la al pacient i dir-li: “Ha passat això, demano disculpes”. Una altra via seria comunicar-ho als companys per treballar aquella errada i intentar que no torni a passar.
Reconèixer l’error mèdic, comunicar-lo i demanar disculpes és molt important. La majoria de pacients, quan demanem perdó, tendeixen a l’empatia amb el professional.
Avui dia existeix aquesta cultura? Es donen aquests processos d’assumpció de l’errada i de reparació amb el pacient tal com es detalla al document?
Es fa poc. En general, quan una persona està descontenta o creu que li han fet una errada (perquè la interpretació del pacient pot ser una i el que hagi passat una altra cosa), en general el que fa és denunciar.
Si nosaltres tiréssim per aquest vessant, moltes denúncies no es farien. I si es fessin, es portarien d’una altra manera. Amb això no vull agafar un caire corporativista, si una cosa és denunciable s’ha de denunciar, però si aquesta cultura guanyés terreny entre els professionals i els pacients, ens sentiríem millor.
Creu que seria necessari implantar un protocol comú a tots els centres per fomentar aquest procés?
No sé si un protocol concret es podria aplicar a tota Catalunya, perquè cada centre té les seves particularitats. Sí que seria important que a tots els centres entrés aquesta cultura i s’hi establís. Fa falta que el tema entri dins dels centres i institucions.
L’administració pública fa prou en aquest sentit? Els caps mèdics i polítics són conscients de la importància d’aplicar aquesta nova cultura?
Encara ens falta molt. No veig que hi hagi aquesta consciència. Sobre la seguretat sí perquè s’han invertit molts recursos en el programa de seguretat dels fàrmacs, però això no és suficient perquè hi ha errades que no són estrictament de prescripció.
Els professionals, ara mateix, no tenen a qui anar-li a explicar. Li pots explicar al teu cap, però no existeix una estructura preparada. Manquen serveis, consultes, suport psicològic… això no ho tenim i fa falta.
Al text parlen d’”un ambient de transparència i sense por a les conseqüències legals”. Suggereixen una menor judicialització dels casos d’errades? Què és la ‘cultura de la seguretat’ que mencionen?
Vol dir que a la part judicial només hi vagi allò que realment hi ha d’anar. Si tinguéssim espais de discussió, de treball, la formació… segurament moltes coses no anirien a judici.
Aquest any en el nostre àmbit s’ha fet un curs d’informació a segones víctimes en línia. És la primera vegada que es fa, i darrere no hi ha una estructura organitzada de serveis que atengui professionals que se senten malament perquè han comès errades i són segones víctimes. Hem d’impregnar aquesta cultura, encara estem al començament.
