«Estem fent els cribratges que toquen en l’edat que toquen?», ens ho hem de plantejar, reflexiona Antoni Dedeu, director de l’Agència de Qualitat i Avaluació Sanitàries de Catalunya (AQuAS), en relació al sobrediagnòstic de malalties, un fenomen cada vegada més freqüent. «Per un costat definim sobrediagnòstic com el diagnòstic d’una malaltia que no ocasionarà símptomes però també pot ser el resultat de diagnosticar correctament una malaltia en què el tractament no aportarà cap benefici i pot portar costos innecessaris», resumeix.
Si bé no hi ha dades estadístiques que permetin conèixer la magnitud del sobrediagnòstic o el sobretractament de malalties a Catalunya, l’AQuAS està utilitzant evidència científica d’altres països. «S’ha vist que el cribratge d’alguns càncers no ha repercutit en la millora dels resultats en salut i també sabem que cada vegada hi ha més llistes d’espera per fer-se proves diagnòstiques», diu Dedeu. «En algunes patologies donem per fet que cal un cribratge com més aviat millor», afegeix.
El paper de la tecnologia, la cultura social o la medicina defensiva
Un dels factors que pot contribuir a un sobrediagnòstic té a veure, per exemple, amb els avenços tecnològics. «És molt diferent la malaltia amb clínica que s’intenta diagnosticar mitjançant l’ús de la tecnologia que el dolor sense clínica que busquem amb aquesta tecnologia», asseguren Juan Gérvas i Mercedes Pérez Fernández en un article acadèmic. Com a exemple citen la detecció d’èmbols pulmonars que es diagnostiquen per mitjà d’una tomografia espiral. «Sent cert que són èmbols pulmonars aquests no tenen rellevància clínica i són compatibles amb una vida sana», expliquen, ja que avui en dia la tecnologia permet detectar èmbols «normals», extremadament petits, que no produeixen un embolisme pulmonar.
Amb tot també hi juga un paper important la percepció i la cultura del ciutadà del sistema de salut i la malaltia així com la visió del professional de com abordar-la. «Els professionals han de ser conscients que els pacients tenen la concepció que els cribratges són imprescindibles. Aquest factor cultural s’ha de canviar i intervenir des de diferents fronts», apunta Antoni Dedeu.
En això coincideix Núria Terribas, directora de la Fundació Víctor Grífols. «Cal fer la reflexió que no sempre la medicina és una ciència certa ni ho resol tot. La societat està acostumada a tractar tots els símptomes i n’hi ha que no són patològics i no s’arreglen amb pastilles», assegura. Per altra banda, assenyala Terribas, «el professional pot pecar d’excés en la prescripció de proves per exemple perquè es deixa portar per la idea que sempre s’ha de fer alguna cosa i de vegades s’ha d’explicar que el millor és no fer res». Es refereix a això com «medicina defensiva», pel fet que el professional sovint prefereix receptar més que menys davant la pressió del pacient.
Els costos econòmics, socials i psicològics
Si bé el sobrediagnòstic s’associa a un cost econòmic – per exemple, fer proves innecessàries- aquest fenomen també comporta costos socials i psicològics, més enllà dels estrictament econòmics. Gérvas i Pérez posen com a exemple les consideracions sobre el diagnòstic de càncer de mama, «durant el tractament del qual es modifiquen aspectes substancials de la figura femenina que es refereixen a l’autoestima».
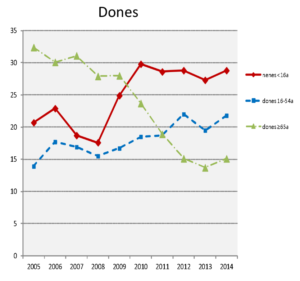
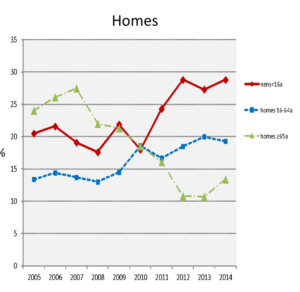
L’exemple no és casualitat. Segons l’Agència de Salut Pública de Barcelona, de cada 1000 dones que es fan una mamografia de cribratge, 50 són convocades per fer-se estudis addicionals. A 4 d’aquestes dones se les diagnosticarà de càncer de mama. Les altres 46 es consideren falsos positius. Segons un estudi, els efectes psicològics negatius d’obtenir un resultat fals positiu en una mamografia persisteixen durant almenys els tres anys següents que la pacient sàpiga que no té càncer de mama.
Un cas similar, que en aquest cas posa Toni Dedeu, és la prova coneguda com a ‘PSA’, que s’utilitza per diagnosticar el càncer de pròstata. «Hi ha cert consens entre professionals que pots tenir un PSA elevat però desconeixes la magnitud del càncer», comenta. Sobre aquesta prova escrivia fa uns mesos Josep Casajuana: «Què passa quan apliquem la prova? Doncs que trobem sovint un PSA elevat (sospitós) en homes que no tenen càncer (és el que s’anomena un fals positiu). I què passa amb aquests homes? Se’ls realitza una biòpsia de pròstata que sortirà negativa, atès que són falsos positius, però no hi ha manera de saber si estem davant d’un pacient que no té càncer o és que en els diferents punts de la pròstata on s’ha fet la biòpsia a l’atzar, no l’hem pogut localitzar. Ja tenim un greu problema d’incertesa i angoixa… que no sabem quan s’acabarà».
Més pedagogia per fer front al sobrediagnòstic
«Fins ara la formació dels professionals consistia a dir: ‘si tens eines, utilitza-les’. Però no pot ser que s’utilitzi de forma indiscriminada totes les eines», diu Antoni Dedeu. «Hem de reduir accions innecessàries. Quantes pròtesis de genoll o maluc hem de posar? Quin és el valor que aportem en fer-ho? Quin guany tindrà aquesta persona? Darrere el sobrediagnòstic hi ha un cost-oportunitat», afegeix.
Per la seva banda, Núria Terribas parla de requeriments ètics imprescindibles. Un d’aquests, apunta, és que sempre que un professional diagnostiqui ho ha de fer partint del coneixement expert i l’aplicació de protocols però alhora «saber que cada cas és únic i que és bo saber adaptar-se». Per ella, s’ha de fer pedagogia en dues direccions: cap a la ciutadania i cap als professionals