«Hola, em dic Marta Sibina, sóc infermera, diputada al Congrés i gravo aquest vídeo perquè necessito ajuda per destapar un escàndol del qual ningú vol parlar». Divendres passat, una diputada d’En Comú Podem publicava un vídeo per denunciar «l’atracament de les farmacèutiques al nostre sistema sanitari, amb la complicitat del PP i del PSOE». El vídeo, que al moment de publicació d’aquesta notícia ha estat reproduït més de 800.000 vegades i té més de 23.000 valoracions positives, fa una sèrie d’afirmacions sobre la fixació de preus dels medicaments i sobre les diferències de preus entre els fàrmacs a Espanya i altres països del nostre entorn. Repassem algunes d’aquestes afirmacions.
Paguem preus més cars que altres països pels mateixos fàrmacs?
En primer lloc, Sibina compara el preu de dos medicaments entre Regne Unit i Espanya, com l’Herceptin (nom comercial del trastuzumab) i l’Avastin (bevacizumab), tots dos de la farmacèutica Roche. La diputada assegura que, el primer, costa a Espanya 597 euros, pels 478 que es paguen a Regne Unit, mentre que el segon costaria 1.273 euros, pels 894 euros a les illes britàniques.
Aquestes dades semblen haver estat obtinguts d’un informe de la campanya No Es Sano publicat a l’abril d’aquest mateix any i que mostra com els espanyols paguem més per alguns fàrmacs contra el càncer que els nostres veïns anglesos o francesos. No obstant això, el preu que es paga per l’Avastin a Regne Unit és de 1.085 euros i no 894, que és el preu d’un medicament situat en la fila inferior de la taula.

A part d’aquest error, cal destacar que es desconeixen els preus reals que paguen els diferents països pels fàrmacs, alguna cosa que reconeixen els mateixos autors de l’informe, que adverteixen de «les limitacions degudes a la dificultat en l’accés a informació relativa a preus reals» i aclareixen que «els resultats no pretenen ser extrapolables a tots els fàrmacs actuals».
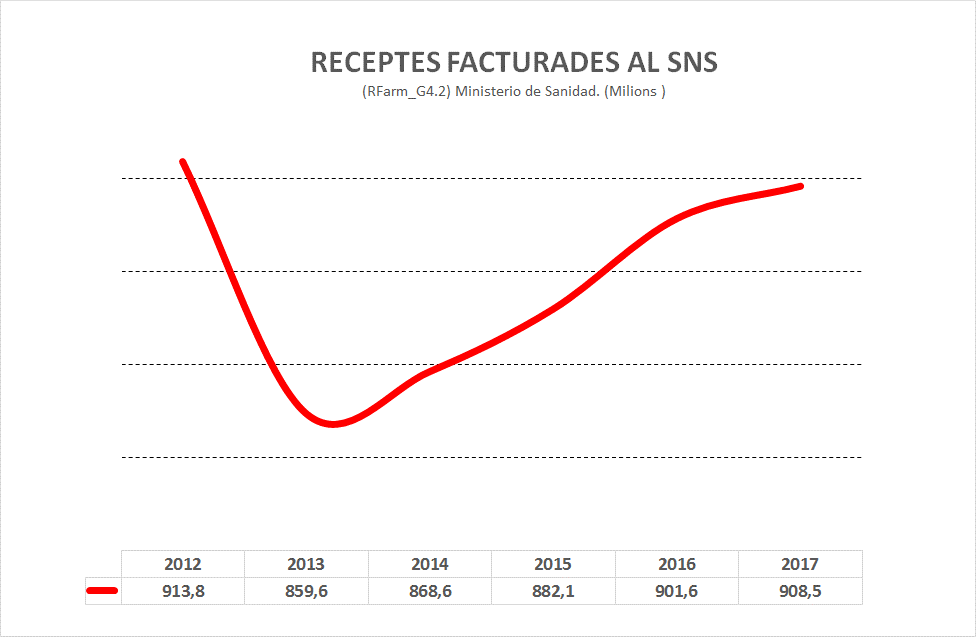
De fet, altres medicaments com el sofosbuvir, indicat per a l’hepatitis C, pot arribar a costar a Espanya entorn de 47.000 euros per tractament, segons els preus publicats pel Ministeri de Sanitat el mes passat, mentre que en altres països europeus com França, Regne Unit o Alemanya s’estima que aquests tractaments poden arribar a costar aproximadament el doble.
Finalment, els preus mostrats en l’informe per a tots dos fàrmacs són els de 2013 i ja no apareixen en el nou llistat publicat pel ministeri. A més, corresponen al que es coneix com a Preus de Venda de Laboratori (PVL), que tampoc és necessàriament el preu final dels mateixos, sinó que són el valor màxim a partir de com les comunitats autònomes i els hospitals podran negociar a la baixa amb les farmacèutiques, encara que amb poc marge. De fet, el 2013 la Junta d’Andalusia va aconseguir rebaixar lleugerament el preu de l’Avastin fins als 1.224 euros.
Per tant, no es pot afirmar que Espanya pagui més pels seus medicaments que altres països del nostre entorn. El fet que diferents països i fins i tot diferents hospitals dins d’una mateixa ciutat aconsegueixin preus diferents per als fàrmacs depèn de molts factors, inclosa la capacitat de negociació o el nombre de tractaments necessaris.
No se sap com es negocia el preu d’un fàrmac
Sibina també denuncia l’opacitat respecte a la negociació dels preus, el que és cert en el cas dels PVL. Aquests preus inicials són establerts per la Comissió Interministerial de Fixació de Preus dels Medicaments després de negociar amb la indústria farmacèutica. No obstant això, el govern segueix sense publicar els criteris seguits per aquesta comissió, a pesar que és alguna cosa que diverses organitzacions porten anys exigint.
Segons va explicar a eldiario.és la portaveu de No Es Sano, Eva Iráizoz, en una entrevista realitzada el mes passat, «la fixació dels preus ha de venir determinada pels costos de producció i de desenvolupament del medicament, més un benefici raonable, però desconeixem si la Comissió té en compte o no aquests factors, perquè no es coneixen els criteris en els quals es basen aquestes negociacions».
Es desconeix el cost de desenvolupament d’un medicament
Precisament la determinació dels costos de desenvolupament d’un fàrmac és una altra de les qüestions plantejades per Sibina i, de nou, la diputada té raó, atès que no se sap quin tipus d’informació comparteixen les farmacèutiques amb els membres de la Comissió de Fixació de Preus i històricament els laboratoris han estat poc inclinats a especificar els costos, adduint riscos amb la competència.
Sibina conclou que «les farmacèutiques ens estan cobrant molt més del que valen realment els medicaments» i, malgrat desconèixer els costos de desenvolupament d’un fàrmac, la diputada arriba fins i tot a posar xifres, assegurant que el que inverteix la indústria farmacèutica per desenvolupar un fàrmac és amb prou feines un 16% del preu final del producte o que els preus de molts medicaments estan un 1000% per sobre del seu cost.
No obstant això, la realitat és que no existeixen dades amb els quals es pugui fer un càlcul precís sobre aquesta qüestió i és difícil saber d’on han sortit les dades esmentades per Sibina. El que sí que se sap, segons la informació publicada per la Federació Europea d’Associacions de la Indústria Farmacèutica, és que, globalment, les farmacèutiques dediquen a recerca un 16% del total de facturació per vendes i un 21% a producció.
També diversos estudis han mostrat com els costos d’alguns fàrmacs són molt inferiors al seu preu de mercat, com el cas del sofosbuvir, el tractament del qual pot produir-se per poc més de 100 dòlars, segons un estudi recent, en comparació dels 47.000 euros de preu de sortida que ha marcat la Comissió Interministerial.
L’informe de No Es Sano també destaca el cas de la Lemtrada (nom comercial de l’alentuzumab), pel qual la indústria solament va aportar el 13% dels 156 milions de dòlars que van costar els assajos clínics, mentre que les vendes del primer semestre del passat any van ascendir a més de 249 milions de dòlars.
L’afany de lucre de les farmacèutiques
Sibina també critica l’afany de lucre de les farmacèutiques i fa referència a unes declaracions d’un directiu de Gilead que va assegurar que demanarien tot el que el client pogués pagar. No és l’únic empresari del sector que ha mostrat públicament la seva opinió sobre aquest tema. El passat mes de setembre el director executiu de la farmacèutica Nostrum, Nirmal Mulye, assegurava que és «un requisit moral vendre un producte al preu més gran possible».
No obstant això, més enllà dels excessos puntuals, el problema no sembla estar en el legítim afany de lucre de les farmacèutiques, sinó en una regulació que no ofereix un marc de protecció per als productes sanitaris. Segons va explicar el mes passat la directora de la plataforma Salud por Derecho, Vanessa López, «el problema és que es tracta als fàrmacs com si fossin un producte de consum qualsevol», en lloc de ser «tractats com un ben públic, ja que d’ells depèn la vida de les persones».
Les patents no protegeixen a les farmacèutiques
Finalment, Sibina assenyala com a base del problema el fet que les farmacèutiques estiguin «protegides per les patents» que «els concedeixen els governs». No obstant això, aquestes no són concedides pels governs, sinó per les oficines de patents nacionals o supranacionals, com l’Oficina Europea de Patents. També existeixen acords internacionals per a la validació d’una patent, amb el que el procediment no és alguna cosa tan lineal.
Malgrat això, no són pocs els analistes que consideren que el sistema actual de patents ha de ser revisat. Segons un estudi publicat el passat any en una de les revistes de l’Associació Mèdica Americana, les farmacèutiques segueixen diverses estratègies per allargar les patents i mantenir el monopoli, com «patentar aspectes perifèrics d’un medicament o formulacions modificades que no agreguen valor clínic», una pràctica coneguda com perennització de les patents.
A més, Sibina associa la capacitat d’una farmacèutica per «fer xantatge» a un govern amb el fet de tenir una patent. Encara que és innegable que la patent ofereix un avantatge negociador important, la fixació de preus és més complexa. De fet, el 2015 Roche va perdre la patent del primer fàrmac esmentat per Sibina en el vídeo, l’Herceptin, i actualment hi ha dues farmacèutiques que ja estan comercialitzant fàrmacs similars a Espanya. S’estima que els medicaments biosimilars són fins a un 30% més barats, però, de nou, es desconeix el preu al qual s’estan venent aquestes noves versions.