El copagament a Europa
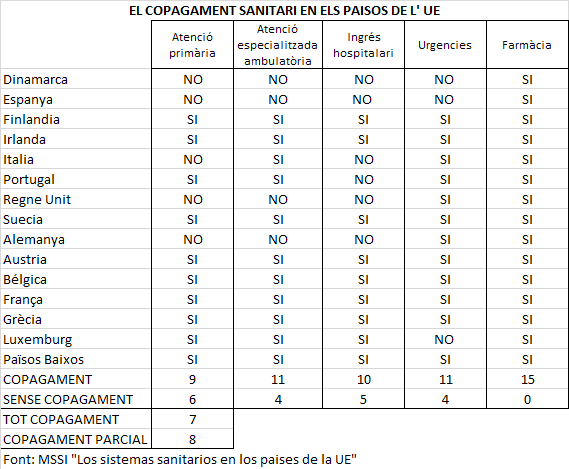
No tots els països europeus tenen establert copagament per accedir a les prestacions sanitàries, però el copagament sobre els productes farmacèutics està present en tots, sent, en alguns països, l’únic copagament que s’aplica. A Bèlgica, França, Grècia i Països Baixos tot el sistema sanitari està afectat per copagaments, i l’accés universal a la sanitat pública, entès com a gratuïtat absoluta de prestacions sanitàries i farmàcia, no es dóna a cap país europeu (M Rodríguez i J. Puig-Junoy: 2012)i. Els models de sanitat pública amb inferiors nivells de copagament, però amb una major proporció de prestacions no cobertes per la sanitat pública i en conseqüència amb major accés a la sanitat privada es troben en el sud d’Europa. En la majoria dels països europeus els sistemes de salut pública implantats tenen com a referència el criteri de seguretat social (Bismark), i solament alguns països nòrdics (com Finlàndia i Suècia), amb copagaments més limitats, però amb impostos més elevats.
La despesa en sanitat pública a Espanya, segons l’OECD, equival al 6,3% del PIB, similar al 6,4% de mitjana a la zona euro, però lluny del 7,9% de mitjana de Bèlgica, França i Itàlia, més allunyat encara del 9,5% de França. No obstant això, el percentatge de la despesa farmacèutica pública sobre el PIB presenta una notable bretxa en relació amb altres països europeus. Així, enfront del 0,99% d’Espanya, la mitjana de la zona euro se situa en l’1,30%, la mitjana de Bèlgica, França i Itàlia en l’1,35%, i França gasta l’1,62% del PIB en farmàcia pública, gairebé el seixanta per cent més.

La identificació de les causes d’aquestes disparitats: diferències al catàleg de cobertura, dinàmica del nombre de prescripcions, major o menor recurs a sanitat privada, etc., és rellevant per a les propostes de possibles accions per a la millora de l’eficiència de la gestió de la despesa sanitària pública i referides a despesa farmacèutica. Aquestes qüestions, i unes altres de les comentades formen part de la imprescindible justificació de conveniència i d’equitat, que hauria d’acompanyar a les propostes polítiques, així com la posterior anàlisi dels resultats des de la perspectiva de l’eficàcia i de l’eficiència. És a dir, estendre la pràctica de l’avaluació de les polítiques públiques.

Més copagament és més equitat?
L’equitat es vincula a la justícia i a la igualtat, és l’acte de «donar a cadascun el que mereix» (RAE, 1992), o bé és la situació en què: «cap de les parts surt injustament millorada en perjudici de l’altra» (Maria Moline 1966). L’OMS adverteix en el seu Informe sobre la Salut 2010, que el copagament redueix l’equitat en l’accés al sistema sanitari públic i actua com un impost que grava exclusivament a la infància, a les persones majors, als discapacitats, als malalts crònics, a sectors de població amb menors nivells de renda i la immigració. El copagament afegeix factors de risc respecte a l’increment de la desigualtat i la pobresa. Un estudi realitzat sobre població dels Estats Units (Trivedi, Moloo i Mor: 2010) mostra com l’efecte de l’aplicació de copagaments a persones majors, va ser superior en zones de baixa renda, de baixa educació, en els assegurats de raça negra i entre els malalts crònics. Malgrat l’evidència, es persisteix a focalitzar el copagament com a eix bàsic de les accions per prevenir el risc moral en els casos de mal ús de prestacions sanitàries públiques.
El desastre financer de 2008 és un bon exemple de la dinàmica del risc moral i de la necessitat de solucions que siguin equitatives. Algunes institucions financeres van actuar de forma irresponsable, amb la certesa que, en última instància, seria rescatada amb diners públics. La resposta a aquest risc moral va ser l’aportació pública de 54.000 milions d’euros, dels quals el Banc d’Espanya ha reconegut que solament recuperaran 3.874 milions. Circumstància que, d’una part es confirmen els pitjors presagis, i d’una altra, evidencia un tracte desigual quan es tracta de despesa farmacèutica pública o d’institucions financeres privades. Des de l’equitat, ni per raó de la seva renda ni per causa de l’aplicació de copagaments, ningú pot quedar exclòs de l’accés a l’assistència mèdica o farmacèutica.
Exigir responsabilitat per evitar usos abusius de les prestacions farmacèutiques públiques, és tan important com la necessària reforma fiscal per establir una pressió fiscal més justa i progressiva, o com exercir la més estricta intransigència amb els defraudadors fiscals premiats amb periòdiques amnisties. Segons el Sindicat de Tècnics del Ministeri d’Hisenda GESTHA (Europa Press, 12 de gener de 2017) l’equiparació de l’actual pressió fiscal a la mitjana de la zona euro significaria un major ingrés públic per 2016 de 75.500 milions d’euros, sent la despesa total en sanitat pública, per al mateix any, de 66.678 milions d’euros.
En aquest entorn, i, segons l’OCDE, amb una despesa sanitària i la despesa farmacèutica pública per càpita inferior al dels països del nostre entorn, amb una despesa de protecció a les famílies de l’1,3% del PIB, la meitat del 2,2% de mitjana a la zona euro, i amb una pressió fiscal del 33,48% del PIB, també per sota del 37,29% de la mitjana de la zona euro, el copagament farmacèutic aplicat als pensionistes ens allunya encara més de l’equitat, i fa artificiosa la seva justificació.
Un efecte rellevant del copagament és la seva repercussió sobre el risc financer de les famílies, una despesa afegida als inevitables costos familiars ocults, no visibles (Jovell, 2005) que genera la malaltia. L’Associació Espanyola Contra el Càncer (AECC) en el seu informe de 2013, assenyala que per a un model de família que ingressi 16.555 € anuals, composta per dos adults i dos nens, si sorgeix la malaltia d’algun dels seus membres, durant un tractament que duri 8 mesos, invertirà fins al 18% dels seus ingressos en salut. Des de l’AECC es defensa la importància d’incloure la valoració socioeconòmica de la família i l’impacte de la malaltia en aquesta, d’una forma personalitzada, a més de l’avaluació mèdica. Aquestes circumstàncies, en cap cas, haurien de suposar riscos financers que condueixin a l’exclusió en l’accés al sistema sanitari. Aquestes dificultats financeres que conflueixen sobre els individus que estan més malalts i les seves famílies (Puig-Junoy i González, 2017) «entre un 5-10% de la població concentra més del 50% del copagament. Existeix evidència que l’efecte recaptatori –simple cost-shifting o impost sobre els malalts crònics- resulta contraproduent».
Des de la perspectiva de l’equitat en la capacitat de pagament, el copagament fa inevitable la reflexió de Santiago Lago (2012): «Si es vol que els que més tenen paguin més no cal inventar res nou. Per a això tenim els impostos». Lago considera també, que els copagaments vinculats a la capacitat de pagament i discriminats per nivells de renda «plantegen dificultats d’aplicació i de gestió no menors i, sobretot, sembren la llavor de la desafecció de bona part de la ciutadania respecte dels serveis afectats». Així mateix, la capacitat de pagament no depèn solament de la renda, també depèn del patrimoni, al que no es té en consideració. Una identificació de la capacitat basada solament en les rendes del treball no és equitativa. Un pensionista amb una pensió baixa, però amb molt patrimoni, podria no pagar res, i un pensionista amb una pensió mitjana i sense patrimoni haurà de fer front al copagament.
L’equitat del sistema es va veure també afectada per la modificació de la Cartera de Serveis Comuns del Sistema Nacional de Salut. El DRL 16/2012 que exclou més de 400 fàrmacs del catàleg, fàrmacs que hauran de pagar els pacients. S’afecten amb copagament els fàrmacs de dispensació ambulatòria hospitalària, que abans de la reforma eren gratuïts, gravant a pacients crònics, amb hepatitis C, i oncològics (antineoplàsics, antiemètics i eritropoetines). El mateix ocorre amb fàrmacs destinats a símptomes menors (restrenyiments, hemorroides, …) que solen acompanyar a les patologies citades. Els afectats són persones la qualitat de les quals de vida, o la seva pròpia vida, depèn de l’adherència a aquests tractaments (Martín García, 2014). La seva aplicació va ser rebutjada per les CCAA de Canàries, Andalusia, Aragó, País Basc, Catalunya, Comunitat Valenciana, Extremadura, Castella i Lleó i Balears.
Les raons d’equitat per anul·lar el copagament farmacèutic als pensionistes,
són criticades pels qui sostenen la necessitat de prioritzar la despesa pública destinada als joves, argumentant l’existència d’inequitat en el tractament que reben tots dos col·lectius. En realitat, d’aquesta forma, es desvia el focus d’atenció del veritable problema que és la desigualtat. La precarietat i els nivells aconseguits de desigualtat han provocat el que es coneix com a inversió de la solidaritat intergeneracional, és a dir pensionistes que s’han convertit en sustentadores principals d’unitats familiars. El 2011 el 26,8% segons CCOO i 32,2% de pensionistes i el 7% de perceptors d’altres prestacions, segons el MSSSI i la Fundació Acció Familiar. A Catalunya, segons un estudi de CCOO dos de cada deu famílies tenen un pensionista com a font bàsica d’ingrés. D’altra banda, els pensionistes, per superar els 65 anys, multipliquen per tres la necessitat de consultes, hospitalitzacions i consum de medicaments (Martin Garcia,2014). Ampliació de despesa en salut que és simultània amb la devaluació progressiva dels seus ingressos. El copagament farmacèutic dels pensionistes afecta la seva capacitat econòmica actual, però per als joves de les famílies sustentades per pensions, qüestiona la seva capacitat econòmica actual i la futura. Per aquesta raó els joves també haurien de fer seva la reivindicació de pensions dignes.
En aquestes llars, a més de joves conviuen, probablement, persones en edat activa, en atur o perceptores de rendes no bàsiques pel sosteniment de la unitat familiar. Realitats que es contraposen a les posicions que consideren obsoleta la diferenciació entre actius (que no tenen límit màxim mensual de copagament) i els jubilats. Argument formalment cert, però no pren en consideració que l’entorn econòmic i social obliga a matisar. En qualsevol cas, trist país, en el qual el nivell de desigualtat fa que els pensionistes poden ser considerats una referència de renda.
Finalment, assenyalar que els factors d’inequitat del copagament incentiven, la introducció, o ampliació, de formes de sanitat privada. Segons Lago Peña (2014) «Introduir copagaments o l’obligació de contractar assegurances privades en funció de la renda faria pagar, als ciutadans de rendes mitjanes i altes, dues vegades pels serveis públics: una a través dels impostos i una altra mitjançant el copagament» fent que «els serveis públics sanitaris es converteixen en alguna cosa residual i poc costosa, per a pobres i desemparats«. Ho expressava Boi Ruiz (Avui, 14 de gener de 2011) de forma dura i paradoxal (en aquell moment era Conseller de Sanitat de la Generalitat de Catalunya al govern d’Artur Més). Boi Ruiz encoratjava als ciutadans a subscriure assegurances de sanitat privades, els deia: «Si aquestes persones (les que contracten assegurances privades) continuen pagant els seus impostos, però no utilitzen el servei públic, el sistema suportarà menys despesa. Com més persones es paguin una pòlissa privada, més gent podrà participar dels diners públics» «Benvinguts sigui el senyor que es paga una mútua per què beneficia a la majoria. Seria un desastre carregar-se això«, «el copagament té un efecte dissuasiu, moltes persones no utilitzarien els serveis fins que no hi hagués més remei. Llavors, vindrien en pitjors condicions de salut«. Aquests arguments i la publicitat d’una empresa privada de sanitat que es promociona amb l’eslògan: «amb nosaltres no tindrà copagaments«, són, probablement, la millor defensa de l’eliminació dels copagaments.
En conclusió: el copagament no aporta solucions al problema del risc moral; redueix l’equitat en l’accés al sistema sanitari públic, i introdueix un nou impost que grava la malaltia; el copagament és un factor de risc financer per a les famílies per la via d’ampliar el copagament o per excloure prestacions del catàleg; els sistemes fiscals poc progressius i amb elevat frau redueixen l’equitat de la contribució per capacitat financera; el copagament agreuja la desigualtat i els casos de dependència familiar de rendes d’un pensionista, afectant els joves i persones en actiu de la unitat familiar; finalment, el copagament és un element incentivador per a assegurances privades.
El copagament no és més equitat. Els sistemes públics de sanitat i de pensions es van crear per combatre la pobresa entre la gent gran, i han estat un important factor de cohesió social i una peça fonamental de l’estat del benestar i de la democràcia. Quan, en relació amb altres països, hi ha marge d’actuació sense ampliar copagaments, no és tolerable que els ciutadans puguin sentir-se culpables d’un mal ús del sistema sanitari en el qual les seves decisions tenen tan escassa incidència.
El finançament fiscal, mitjançant impostos, de la sanitat i la reducció dels copagaments és un factor d’equitat, permet reduir les desigualtats, i aconseguir una major justícia social. En un país en risc de greu fractura social l’ampliació del copagament sanitari i la retallada de la sanitat no pot estar en una agenda política assenyada.



