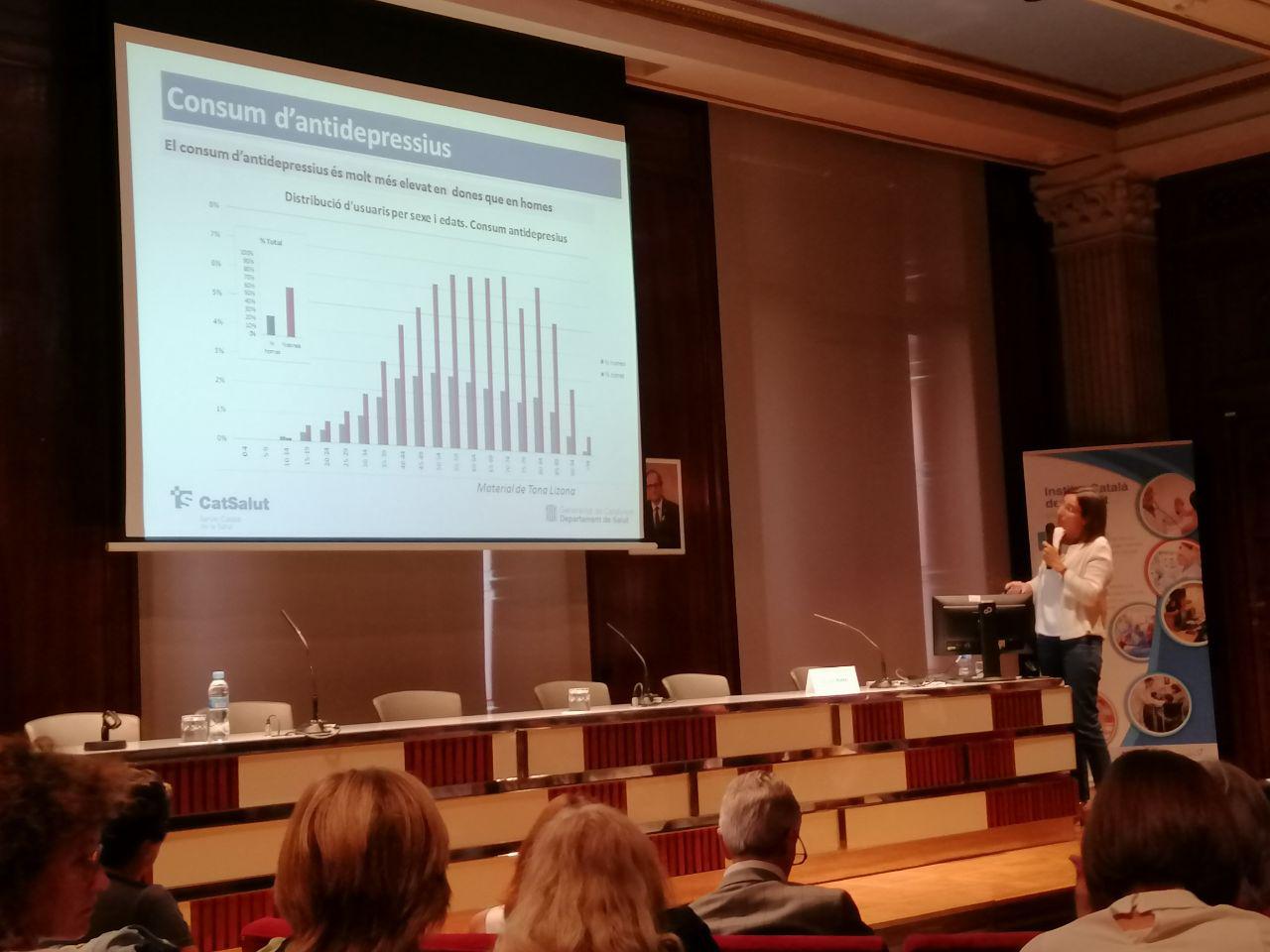
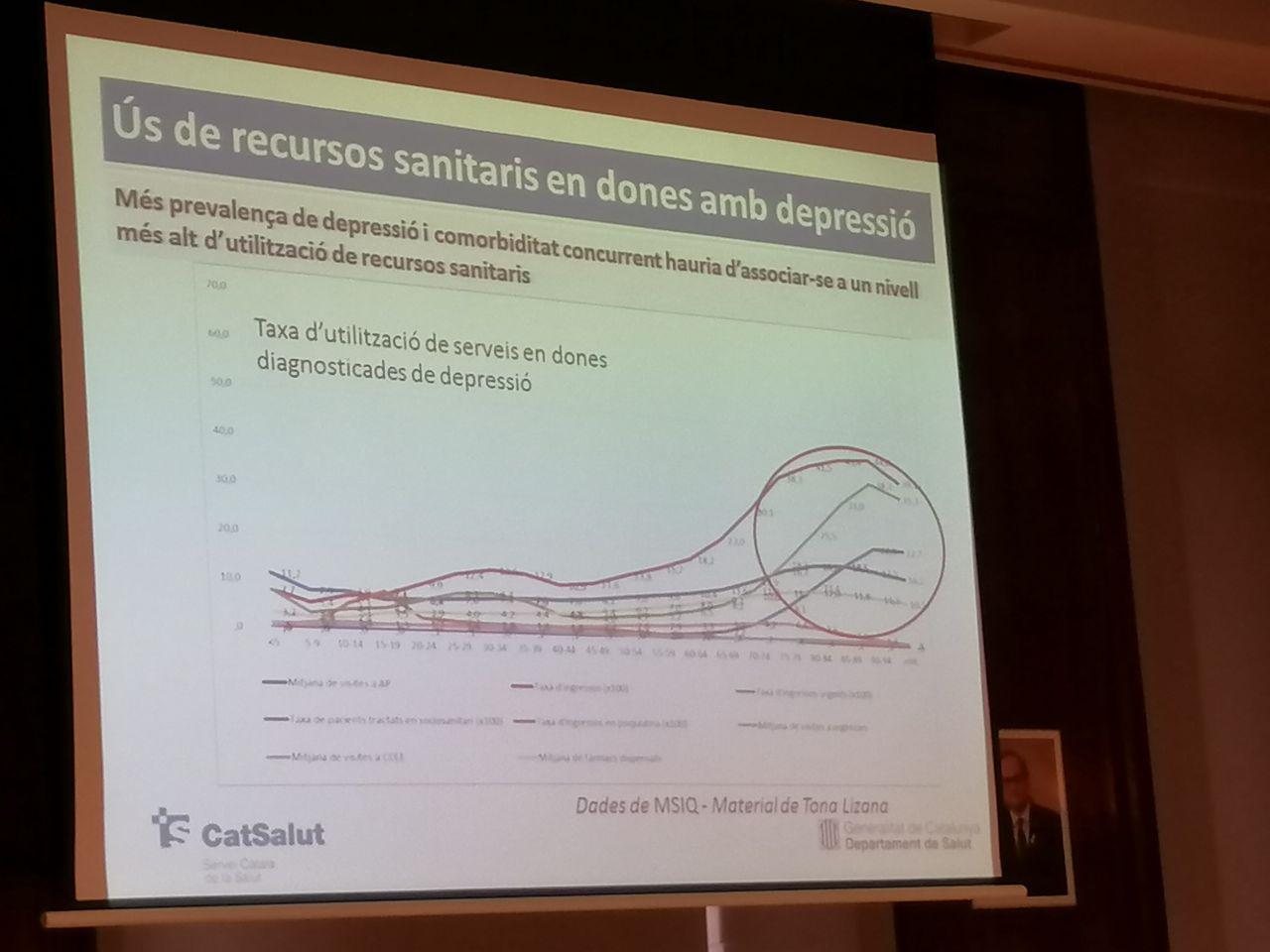
Li preguntes a algú de l’entorn sobre qui és Javier Padilla i la resposta és «un metge que sap molt de sistemes sanitaris i polítiques sanitàries». I és que fa anys que debat i escriu sobre les desigualtats en salut, les iniquitats del sistema, l’exclusió sanitària, les polítiques de salut pública, sobre quines són les principals amenaces per al Sistema Nacional de Salut i quin hauria de ser el paper dels professionals en la política sanitària. Un paper que ell ha dut a la pràctica.
Javier Padilla és metge de família i comunitària i té formació en l’àmbit de la salut pública, la gestió sanitària i l’economia de la salut. També va ser assessor de Marta Sibina per al grup d’En Comú Podem al Congrés de Diputats
En l’àmbit de la comunicació, va coordinar l’edició del llibre ‘Salubrismo o barbarie. Un mapa entre la salud y sus determinantes sociales’. També ha escrit al blog Médico Crítico i a diverses revistes en l’àmbit de la medicina familiar i l’atenció primària.
L’últim treball que ha fet públic és el llibre sobre ‘sanitat pública, crisis i la importància d’allò polític’ sota el nom «¿A quién vamos a dejar morir?». Javier Padilla va visitar Barcelona per fer-ne la presentació i nosaltres hi vam quedar.
Vas presentar el llibre al costat de la Plataforma CAP Raval Nord Digne a la Capella de la Misericòrdia. Què va significar per a tu?
La Capella és un exemple de gent en contacte amb el territori comunitari i associatiu. Movent-se per intentar dirigir decisions institucionals cap a un bé que és entès com a comú. Era tota una oportunitat presentar-lo allà.
A molts dels presents ja els coneixies.
Sí. Va participar Antònia Raya que és un exemple de professionals que treballen en Atenció Primària amb molta implicació en la comunitat i transcendint les parets de la feina a la consulta.
I justament en un barri caracteritzat per les seves desigualtats
Això per descomptat. El Raval té aquestes connotacions tan diferencials i està clar que la feina que es fa allà i l’afecció a la comunitat no és el mateix que si es treballa a l’Eixample o a Gràcia.
En el llibre el què fas és marcar una base de com està el sistema i també dónes propostes. Si haguessis de definir en una frase el sistema sanitari espanyol, com ho faries?
És un sistema molt bo en els números grans perquè és bastant eficient i notablement inclusiu però té unes amenaces importants sobretot en la seva relació amb l’àmbit del mercantil i el lucre.
I si haguessis de citar aquestes amenaces?
Una té a veure amb la permeable relació que té la institució pública amb l’empresa amb ànim de lucre. Quan es va aprovar el 1997 la llei 15/97 va començar un procés de parasitació de l’empresa privada cap a les institucions públiques. Així l’empresa privada ha aconseguit una estabilització dels seus ingressos a llarg termini sabent que no incorre cap mena de risc. S’aïlla de tots els vaivens dels cicles econòmics, de l’oferta i la demanda… I les institucions públiques li proveeixen uns ingressos a llarg termini.
El problema d’això és que, mentrestant, la institució pública no està invertint en la millora de les seves infraestructures. Per exemple, hem vist que hi ha comunitats autònomes que des de l’any 2010 han disminuït a la meitat la despesa en infraestructura i en renovació d’equipament o tecnologies però no obstant això han mantingut estable o han augmentat la despesa en concerts. Està clar que estem gastant diners en portar de fora, en contractar cap a fora el que hauríem d’estar utilitzant en renovar el nostre equipament i en aconseguir unes institucions públiques sanitàries amb una major capacitat per donar resposta.
Un altre dels problemes que assenyales en el llibre és la medicalització.
El sistema sanitari per bé o per mal és un dels serveis públics on no es demana a ningú uns requisits per entrar més enllà que els requisits de cobertura, cosa que si es fa en altres de serveis de protecció social. Això fa que la via sanitària estigui vehiculitzant moltes problemàtiques que no estan relacionats amb l’àmbit de la patologia o l’àmbit mèdic. Per exemple tota la problemàtica laboral o relacionada amb la renda en general. Tenim uns sistemes de protecció social en l’àmbit de la pobresa que generen malaltia però les seves causes cal enfrontar-les fora d’allò sanitari. Això posa en risc la sostenibilitat de sistema. Si estem vehiculitzant problemàtiques a les quals no podem donar resposta o que, si la donem, és d’una forma molta menys eficient i totalment subòptima, realment estem omplint de problemes no sanitaris del que és la sanitat. El problema de respondre és que desactivem la resposta política i comunitària a desnonaments o temes laborals.
No hi ha participació suficient?
De fet un altre dels problemes és la manca total de participació en el sistema tant dels professionals d’una banda com de la ciutadania per una altra. Això de Raval és un exemple de participació social en salut. Aquí a Barcelona tenim tot el que està relacionat amb el centre de salut de la Mina que és un focus de participació comunitària. La ciutadania és el què roman, els càrrecs polítics van i vénen. Un sistema sanitari que aconsegueixi integrar la visió de la ciutadania, que és molt més a llarg termini,, que no està preocupada pels vaivens ‘d’aquí a 4 anys què ens passarà’ i poden pensar estratègies a molt més llarg termini.
Una altra de les amenaces per les quals preguntaves és que la nostra sanitat està molt fixada en aquells àmbits que tenen capacitat per atreure la inversió. Quan parlem d’hospitalocentrisme no parlem només que els decisors polítics estiguin molt encegats per l’hospital, estem parlant que si al sistema el deixem funcionar sol, els diners aniran cap a l’hospital perquè és qui té tecnologies per atreure finançament de forma gairebé automàtica. Les apostes polítiques han de tenir aquesta capacitat per sospesar aquests fluxos espontanis que van cap a l’hospital. Per què? Perquè la salut pública i l’atenció primària no tindran aquestes tecnologies que atreguin diners perquè és el capital humà la seva tecnologia principal. Aquesta aposta política que es necessita és una cosa que hem de revertir perquè avui en dia no existeix.

Cal que siguin els mateixos professionals els que liderin aquestes demandes per conèixer-les de primera mà?
Hi ha hagut una transició de la protesta a la proposta en l’àmbit de la salut i la sanitat. En l’acte a la Capella, Carme Borrell agafava al Diari de la Sanitat i llegia un decàleg de propostes d’un grup on ella havia participat. El problema és que hi ha un desacoblament entre la proposta i l’acció. Ho deia Marina Garcés. Un dels signes de la nostra societat és que hi ha hagut un desacoblament entre el saber i el poder. En moltes ocasions fem aquestes propostes des d’un àmbit del saber que no té cap capacitat de poder. Hem d’intentar que aquests dos àmbits s’acoblin. Una de les formes és participar de forma directa en els òrgans de decisió. Posant el cos en l’acció política d’una forma més determinada. Aquests dies es compleix un any de la vaga de l’atenció primària. Propostes hi havia milions, es va aconseguir desactivar la vaga i canvis materials hi ha hagut molt pocs.
Quin ha de ser el paper dels professionals en la política sanitària? L’imaginari col·lectiu separa el metge lliurat a l’assistència i la investigació d’aquell que es fica en política…
En l’àmbit dels professionals sanitaris el que hi ha és una manca absoluta de consciència de classe. Hi ha un desclassament. Per termes generals, qui es preocupa per les propostes i les eleva a l’àmbit de la política real és fins i tot assenyalat com una persona que deixa la puresa de l’assistència.
Hi ha una espècie de compromís entre la vinculació de dur a terme aquestes propostes reals i aquesta puresa del clínic que és un home de ciència… Perquè a més aquesta figura segueix sent una figura molt patriarcal: aquest home de ciència pura que no es taca amb altres coses. Però és que cal tacar-se. Quan parlem de repolititzar la salut estem parlant que cal despolititzar aquests àmbits del càrrec del partit que assenyala amb el dit al cap de servei per canviar-lo quan canviï el partit al comandament. Hem de repolititzar just això: que jo tingui pacients migrants indocumentats que no estan rebent assistència per a mi és un problema clínic. Jo entenc que hi ha gent que pensa que només ha de preocupar-se per allò que li ve de la consulta cap a dins però, per a mi, que una part important de la població a la qual jo hauria d’estar prestant assistència tingui un problema d’accés, em sembla que és un problema purament mèdic també.
Hi ha una frase de Rudolf Virchow que deia que la medicina és una ciència social i la política no és més que medicina a gran escala. Això vol dir que hem d’implicar-nos més enllà.
A la contraportada dius que hem de preguntar-nos en quina mesura el sistema sanitari és un reductor o amplificar de les desigualtats socials. T’has respost?
La majoria de les desigualtats socials són pre sanitàries, es gesten en això que després són determinants socials de salut: l’educació, l’habitatge, la renda, la igualtat de gènere… I així arriben al sistema de salut. I aquí en comptes de corregir-les el que es fa és augmentar-les. Les pot corregir mitjançant l’accés: hi ha moltes iniciatives que el que fan és per exemple donar lliure elecció de centre sanitari. Normalment és per pàgines webs o per apps i així ja de per si estàs generant una desigualtat perquè no tothom té la mateixa capacitat per entrar a sistema.
Després hi ha la desigualtat que hi ha dins la consulta. El personal sanitari a la fi som persones humanes amb biaixos. Està molt estudiat que tendim a explorar menys, deixar menor lloc en la presa de decisions o fer entrevistes més curtes a les persones de rendes més baixes. Això és un biaix de què hem de ser conscients per intentar revertir-ho. No pot ser que el sistema de salut sigui reproductor de les mateixes desigualtats que es donen fora del sistema.
En el mateix sentit parles d’un article titulat «L’assalt a la universalitat: com destruir l’Estat del Benestar». En ell descriuen els quatre passos fonamentals per desmantellar els serveis públics.
Això es va produir aquí l’any 2012 bàsicament. Primer, identificar un grup que socialment s’ha vist com no mereixedor d’assistència, que aquí van ser els immigrants indocumentats, excloure’ls. Després fer que la gent de rendes altes tingui la sensació que no rep cap benefici pels impostos que paguen, aquí es van excloure de l’assistència sanitària les rendes de més de 100.000 euros que no fossin derivades de la feina. Posteriorment s’ha de desactivar qualsevol intent d’iniciativa col·lectiva de negociació sigui en l’àmbit sindical o altres àmbits. I, finalment, donar la sensació que no hi ha altra alternativa.
Aquí es va intentar vendre la pèrdua de la universalitat de l’assistència sanitària dins d’un reial decret de mesures urgents per a la sostenibilitat del sistema sanitari. Van vendre que s’havia de fer això perquè si no el sistema es desmunta. És un artifici discursiu perquè és mentida. Sabem que els sistemes sanitaris són més sostenibles si són més inclusius perquè tenen la capacitat per prestar l’assistència en el lloc que s’és més eficient i més necessari. Està clar que és una estratègia de desmuntatge de la universalitat del sistema. La pèrdua de la universalitat és una de les majors amenaces dels sistemes públics a llarg termini.
Sobre el tercer punt, la desactivació de les iniciatives, la pregunta és: de qui és la culpa. Té a veure en com estan dibuixats avui en dia els sindicats?
En l’àmbit sanitari ens trobem una divisió per castes dels sindicats: metges, infermeria, treballadors no clínics… I després el paper dels sindicats més majoritaris com podrien ser CCOO o UGT que a la sanitat també està molt desdibuixat i tot això sempre des de la defensa d’interessos corporatius més que des d’una mirada de la sanitat com un bé col·lectiu i un bé públic que hauria d’estar vetllant una mica més enllà que els interessos gairebé gremials.
Hi ha d’una banda un mea culpa individual i col·lectiu de desclassament però tampoc podem deixar passar que les iniciatives polítiques i legislatives en l’última dècada han anat encaminades a què els sindicats cada vegada tinguin un poder menor. La taxa de sindicació és de les menors de tot Europa. Els únics llocs on és una mica més alta com a Euskadi els sindicats tenen un poder més efectiu. Cal conjugar aquesta sensació de mea culpa dels treballadors amb la consciència que l’estructura realment està portant al fet que els sindicats cada vegada tinguin un pes menor. No ens serveix assenyalar al treballador quan l’estructura està portant cap a això.
Relacionat amb el quart punt sobre fer polítiques desdibuixades: des del RD 2012 i algun canvi que hi ha hagut a nivell vox populi no sembla que es faci res en sanitat. Has pogut conèixer al Congrés durant la teva etapa d’assessor de Marta Sibina quan era portaveu d’En Comú Podem. Quina valoració fas d’aquesta etapa i ara de la ministra Carcero?
Ha estat ministra en funcions més que ministra real i hi ha hagut poca possibilitat per a canvi. Una de les grans decepcions que hi ha hagut ha estat el Reial Decret 7/2018 en el qual es va vendre que s’havia aconseguit la universalitat però després tots els col·lectius que tracten amb persones migrants en situació d’irregularitat documental diuen que els problemes segueixen sent els mateixos o fins i tot majors.
Quan un llegeix aquest Reial Decret és curiós perquè si no veu l’exposició de motius,realment té unes ànsies d’universalitat totals i absolutes. Empren el concepte de dret i no d’assegurament … si veus el cos legislatiu segueix sent molt més garantista que el RD 2012.
Jo crec que això ha estat una equivocació política i el mateix PSOE s’ha adonat perquè la seva primera proposta sanitària per a les últimes eleccions era recuperar la sanitat universal. D’una banda deien que ja l’havien recuperat i per un altre que l’anaven a recuperar. La universalitat de Shrodinger que dic jo, que no se sabia si estava o si no hi era.
D’altra banda s’han fet passos positius en altres aspectes. Especialment en l’àmbit del medicament: Espanya ha impulsat a través de l’OMS una iniciativa de transparència en investigació de nous medicaments, de preus… S’estan fent passos cap endavant aquí. Hi ha una comissió per avaluar el tema de preus de nous medicaments. Crec que en política farmacèutica és on s’estan fent passos més prometedors.
I esperem que el tema de la universalitat sigui una de les primeres coses a arreglar quan tinguem un govern estable.
És clar que aquest és un altre tema. La inestabilitat de tot.
És clar. No es pot legislar si no hi ha un govern amb capacitat de legislar. Cal un govern ja. Per reial decret es pot governar però només fins a un punt. Per tenir polítiques que siguin innovadores i amb capacitat de ser ambicioses necessitem un govern.
I mentrestant? No podem buscar fórmules?
La capacitat de decisió resideix en l’òrgan representatiu democràtic. Intentar buscar vies alternatives no ve a ser altra cosa que subvertir la capacitat del congrés de ser el reflex de la voluntat popular. Hem de ser conscients dels escenaris polítics als quals avancem que són de consens són escenaris diferents dels de partit únic que portem. Caldrà canviar aquesta cultura de diàleg democràtic però en general les polítiques sanitàries són unes de les polítiques en la història de la democràcia que han generat el consens més ampli.
Sobre polítiques, hi ha algunes eternament estancades com l’eutanàsia.
La llei d’eutanàsia és un exemple de llei i dret conquerit i dret que socialment està totalment establert. La gent de tot l’àmbit ideològic segueix creient de forma majoritària que cal regular-ho i aquest és un exemple de com la inestabilitat política arriba a una limitació dels drets. Hi ha una llei que està bloquejada perquè no hi ha govern. Crec que si no vivim una conversió cap a una ultradretització de l’arc parlamentari, l’eutanàsia serà sens dubte el pròxim gran dret conquerit en l’àmbit de la salut.

Canviem d’àmbit. Al principi d’aquesta entrevista parlàvem sobre la intrusió del sistema sanitari privat dins del sistema públic. Fins a quin punt domines la Llei Aragonès?
Sabent que venia aquí m’ho vaig mirar tot.
Quina lectura fem d’aquest tipus de lleis?
D’una banda, cal ser conscients que la contractació d’empreses privades des de l’àmbit d’alló públic existeix avui dia i és preferible que sigui amb criteri d’interès públic, d’igualtat i de condicions laborals dignes per a les empreses que s’estan contractant i que disminueixi el criteri preu respecte a altres criteris de qualitat per exemple. En fer això de vegades estem obrint portes a coses sense saber què passarà.
En certs punts, trobo paral·lelismes respecte a la llei 15/97 d’inclusió de les noves formes de gestió en el sistema nacional de salut. En aquell moment era una llei aprovada per partits com el PSOE. En veure el preàmbul i l’exposició de motius es veu que no hi ha una motivació de privatització del sistema però el resultat va ser la privatització de la gestió d’una part important del sistema. Hem de ser conscients que per molt benintencionats que siguin alguns marcs legislatius, l’empresa privada sempre anirà un pas endavant per al seu aprofitament.
Parlant amb gent d’aquí que està en plataformes contra la Llei Aragonès em comentaven com pot ser que hi hagi partits d’esquerres que estiguin enarborant aquesta llei. Això ho explica molt bé Nancy Freisher quan parla que a les últimes dècades hem viscut una transició i una alternança entre governs que són neoliberals reaccionaris i altres que són neoliberals progressistes. Els primers plantegen mesures que els neoliberals progressistes acaben legitimant amb les seves accions perquè la diferència entre uns i altres no està en l’àmbit de la redistribució i de les polítiques econòmiques sinó que està en el reconeixement i les polítiques culturals identitàries.
Sense voluntat d’intentar identificar els partits, especialment al Parlament de Catalunya, hem de ser conscients que hi ha una esquerra que nosaltres anomenem esquerra que en l’àmbit econòmic té poques diferències amb allò que nosaltres anomenem dreta.
No vull afirmar cap relació a aquesta última frase teva però Catalunya és la Comunitat autònoma amb un percentatge més alt de persones amb mútua. Què fem amb el negoci de les mútues.
Catalunya sempre ha estat un exemple de fragmentació de l’assistència amb mil i una formes de provisió i barreges entre el privat i el públic i de connivència dins el mateix centre. D’altra banda ha estat sempre un laboratori d’experimentació de noves iniciatives privades en l’àmbit de la salut.
D’altra banda hi ha aquest doble assegurament. La sanitat privada pel que fa a pòlisses d’assegurances sanitàries a Espanya i a Catalunya especialment és un model low cost: és un model de pòlisses de baix cost amb baixes cobertures que bàsicament se centren a facilitar l’accés a agilitzar llistes d’espera.
La sanitat privada és una sanitat deslligada de la necessitat i més propera al consum. Es promou una assistència sanitària molt encaminada a la revisió, lligada a aquesta necessitat de controlar-se i de la revisió perpetua sense cap evidència científica. Desvinculada de la necessitat clínica diguem. Això legitima el sistema perquè la població té la sensació que és necessari tenir un doble assegurament perquè el públic no arriba.
També dóna la sensació de fortalesa del sistema privat quan presten una assistència totalment uberitzada, on la longitudinalitat està bastant perduda i la precarització dels seus treballadors és notable. Els treballadors de les mútues cobren una autèntica misèria per cada pacient que veuen i en condicions força precàries. La mutualització suposa major perjudici que benefici per als sistemes públics de salut. En el nostre entorn més no té una capacitat de lideratge ni de competició, perquè no estan intentant competir. Estan intentant parasitar beneficiant els nínxols de major desprotecció del sistema públic.
Si en la pròxima legislatura s’introduís la salut bucodental dins el sistema públic de salut de les mútues, veuríem una de les oposicions. Ja parlen que no seria possible. Un dels seus grans beneficis és beneficiar-se d’aquests llocs on el sistema públic no aquesta arribant
Boca, ulls i pell.
I atenció a la salut mental. Cal ser conscients també que aquest sistema mutualista és un amplificador de desigualtats socials. Al sistema privat arriba qui arriba i, si ja és de qualitat, són classes molt altes. Les mútues obtenen una quantitat relativament fixa d’ingressos que també provenen del que és públic que és el mutualisme funcionarial com MUFACE. Moltes pòlisses d’assegurament pagades amb diners públics de molts ajuntaments… Barcelona va ser una de les pioneres en desmuntar això quan va arribar el nou govern municipal. Els diners públics que estem utilitzant perquè empleats públics tinguin una assistència privada sostinguda amb diners de tots… Això és una deslegitimació de sistema que no tenen lligar i és d’una herència franquista que no hauríem de permetre.
Per què vas fer el llibre?
Primer perquè m’ho va proposar l’editorial
Portava 10-12 anys escrivint en diferents llocs. Però el fet diferencial és la situació. Després l’any 2008 i l’inici de les retallades hi havia una situació conjuntural en els canvis en despesa, copagament, participació… Fins a l’any 2009-2010 la despesa sanitària creixia per sobre de les variacions del producte interior brut i cada vegada era més important dins l’economia general de país. Des de llavors amb les retallades es produïen més retallades que el que queia l’economia i la despesa sanitària pública cada vegada estava més diluït dins l’economia de país.
De passar d’una situació conjuntural a una estructural és d’on sorgeix el llibre per veure on som i quina interacció poden tenir amb el sistema les polítiques que es plantejaran. Una de les claus seria la relació amb la medicina personalitzada i una altra seria tot el que té a veure amb la renda bàsica. Si mirem a llarg termini, és un dels punts on es pot transformar la nostra visió de la salut i aquesta forma d’intentar desvincular la subsistència diària de la necessitat de la feina assalariada.