Tenir cura és un art molt poc valorat. Com els pintors incompresos, les infermeres són professionals poc reconegudes però amb un llegat que roman. En el cas de Natalia López-Casero va ser el seu pare qui, veient les habilitats de la seva filla, li va suggerir que estudiés alguna cosa relacionada amb les cures, pel que va decidir matricular-se en infermeria. «Per a mi tenir cura és un art perquè integra tècnica, intuïció i sensibilitat», descriu a SINC.
Avui és infermera de la Unitat de Cures Pal·liatives de l’Hospital General La Taca Centro en Alcàsser de San Juan (Ciutat Real). Aquesta especialitat és una de les més dures a les quals s’enfronten les professionals, ja que suposa tractar i acompanyar el pacient al final dels seus dies.
«La medicina no només cura i restableix la salut. La cura de les persones amb malalties avançades i incurables i en el procés final de la vida requereix una visió global, integral i molt humanista, i aquesta és l’essència de la medicina pal·liativa», destaca López-Casero, que també és vocal d’Infermeria de la Societat Espanyola de Cures Pal·liatives (SECPAL).
Precisament aquesta atenció a la persona com un tot amb el seu entorn social i familiar, formant part d’un equip multidisciplinari amb metges, psicòlegs i treballadors socials, va ser el que va seduir de les cures pal·liatives.
La manca de temps per atendre els pacients i als seus familiars, al costat de la coordinació amb professionals externs a l’atenció pal·liativa, són les majors dificultats seu treball. Una cosa semblant li passa a María Dolores Pérez Cárdenas, supervisora de l’Hospital de dia Oncològic de l’Hospital Universitari 12 d’Octubre de Madrid. Si és el cas, l’escàs temps davant d’una xifra creixent de pacients amb càncer complica la seva feina.
«L’oncologia ha augmentat en nombre de pacients d’una manera vertiginosa en un hospital pioner en tractaments oncològics i es treballa amb molta pressió assistencial», subratlla a SINC. «El més difícil és no poder atendre els pacients amb el temps que es mereixen», es lamenta.
Escassetat de professionals
Les infermeres i les llevadores conformen el 50% dels professionals de la salut en molts països. L’Organització Mundial de la Salut (OMS) ha declarat 2020 com l’Any Internacional de la Infermera i la Matrona i recorda que es tracta d’una professió molt demandada.
Es calcula que aquests dos col·lectius representen el 50% de l’escassetat actual de treballadors de la salut, especialment en el sud-est d’Àsia i a Àfrica. A més, l’OMS estima que el 2030 faran falta nou milions d’infermeres i llevadores més si volem que tots els països assoleixin l’Objectiu de Desenvolupament Sostenible 3 sobre salut i benestar.
«Nombrosos estudis i anàlisis nacionals i internacionals conclouen que falten infermeres per millorar l’atenció i cures a pacients i ciutadans i garantir així la seva seguretat, però també falten en llocs de responsabilitat i directius, a la universitat, en la política…», enumera a SINC Manuel Cascos, president del Sindicat d’Infermeria SATSE.
Cascos recorda que a Espanya tenim una ràtio de cinc infermeres per cada 1.000 habitants -del sector públic i privat, segons dades de l’Institut Nacional d’Estadística (INE) -, quan la mitjana dels països de l’entorn europeu és propera a nou, per la qual que reclama més professionals i que comptin amb els recursos necessaris.
«Se segueix invertint poc des dels poders públics perquè preval una visió a curt termini que busca resultats immediats i no beneficis a mitjà i llarg termini en la prevenció i salut dels ciutadans», addueix. Per sexes, es tracta d’una professió àmpliament feminitzada. Dels gairebé 300.000 professionals d’infermeria col·legiats a Espanya el 2016, més de 245.000 eren dones el que suposa un 84%, segons l’INE.
Diferents investigacions han demostrat com la presència d’aquestes professionals beneficia la salut i fins i tot disminueix el risc de mortalitat. Per exemple, un estudi publicat a la revista JAMA Pediatrics va revelar que les dones que van tenir visites prenatals i d’infermeria domiciliàries per a nadons i nens presentaven menys probabilitats de morir respecte a les que no rebien aquestes cures. A més, aquests nens també van mostrar menys risc de morir amb 20 anys per causes que es poden prevenir.
Però no només la manca de personal i l’escassetat de temps són un problema per a les professionals: les agressions per part de determinats de pacients i dels seus familiars suposen una xacra que segueix sense erradicar-se. Segons l’Informe d’Agressions a Professionals del Sistema Nacional de Salut (2019) elaborat pel Ministeri de Sanitat, Consum i Benestar Social i avançat per Redacció Mèdica, el 2018 es van notificar 9.741 agressions a tot Espanya i el 30% d’aquests maltractaments van ser dirigits al personal d’infermeria.
Alguna cosa està fallant
«Parlem d’agressions físiques (cops o empentes), psíquiques i verbals (amenaces, insults de tota mena, vexacions…). Es produeixen, en moltes ocasions, per la insatisfacció de pacients i familiars motivada per problemes en el funcionament del servei de salut», afirma Cascos.
Ho confirma la supervisora de l’Hospital de dia Oncològic de l’Hospital 12 d’Octubre. Si és el cas, encara que no ha suportat agressions físiques, sí que han estat verbals, amb moltes faltes de respecte. «També he patit en moltes ocasions veus i crits», recorda.
Segons les dades de l’Observatori del Consell General d’Infermeria, les agressions a personal d’infermeria ronden les 1.500 anuals i és una xifra que s’ha mantingut en estable en els últims anys. El seu president, Florentino Pérez Raya, adverteix a SINC que no tots els casos són registrats ni denunciats, per la qual cosa podríem estar davant la punta de l’iceberg.
Pel que fa a com actuar, Pérez Raya explica que hi ha protocols en pràcticament totes les comunitats autònomes per prevenir agressions i donar suport a les professionals que les pateixen, que inclouen formació específica en prevenció, incloses sessions d’autodefensa en col·laboració amb la Policia Nacional.
No obstant això, les alarmants dades reflecteixen que alguna cosa segueix fallant. «Cal potenciar la seguretat dels professionals en els centres sanitaris, vigilants de seguretat que puguin persuadir i ajudar a les infermeres en cas de situacions de violència i, sobretot, avançar en el Codi Penal perquè les penes siguin grans», proposa el president del Consell General d’Infermeria.
Des de SATSE plantegen que no hi hagi protocols diferents per comunitats autònomes, sinó que es desenvolupi una norma que reguli en l’àmbit estatal les actuacions necessàries, tal com han proposat al Ministeri de Sanitat.
La generació més ben preparada
Una cosa que diferencia les infermeres espanyoles de les d’altres països és la seva formació. A Espanya, amb l’arribada del Pla Bolonya pel qual es va crear l’Espai Europeu d’Educació Superior, la infermeria va deixar de ser una diplomatura de tres anys i es va convertir en un grau de quatre, equiparant-la a les antigues llicenciatures, que es van reduir de cinc a quatre anys. A més, conclòs el grau, les estudiants poden accedir al màster i al doctorat .
Però hi ha països europeus en què no és necessària titulació universitària i es pot exercir la professió amb estudis d’FP, després d’haver cursat 10 anys d’educació secundària.
«Hi ha molta heterogeneïtat. Hi ha països on les infermeres són tècnics no universitaris, en altres la seva formació és de tres anys universitaris i en altres, de cinc», compara Pérez Royo, qui situa a Espanya com a referent per tenir el marc educatiu més desenvolupat i complet, ja que en pocs països les infermeres tenen accés al màster i al doctorat.
Coincidint amb què 2020 és el seu any, les organitzacions i sindicats d’infermeria confien que l’efemèride serveixi per visibilitzar i impulsar la seva tasca que, a parer seu, no es reconeix com es mereix. «Considero que és una professió infravalorada per la població. Seguim escoltant ‘noia’ per dirigir-se a les professionals», al·lega Pérez Cárdenas. No obstant això, el baròmetre del CIS va mostrar que la professió era de les més valorades pels enquestats, amb una nota de 7,96, tan sols per darrere dels metges.
Per donar poder a les infermeres i donar a conèixer el que fan, l’OMS i el Consell Internacional d’Infermeria han posat en marxa la campanya Nursing Now (Infermeria ara) que persegueix col·locar a les infermeres en el centre dels desafiaments sanitaris de segle XXI.
«A Espanya comptem amb la generació d’infermeres i infermers millor formada de la història, amb grans coneixements i moltes ganes i il·lusió per seguir avançant i innovant per millorar el nostre sistema sanitari i l’atenció i cures als ciutadans», ressalta Cascos. Perquè les cures se situïn en el centre.
Florence Nightingale, pionera de la infermeria
L’elecció de 2020 en reconeixement a la feina d’infermeres i llevadores no és casualitat. L’OMS homenatja així a Florence Nightingale (1820-1910), considerada la primera infermera professional.
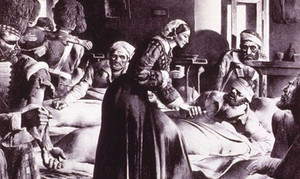
El 2020 es compleixen 200 anys del naixement d’aquesta dona que va viure a la rígida societat victoriana desafiant els cànons de l’època, en decidir ser infermera. El 1853, Sidney Herbert, Secretari d’Estat per a la Guerra, en una decisió inèdita, li va demanar que se n’anés a Crimea dirigint un equip d’infermeres per atendre els ferits de la guerra que acabava d’esclatar.
Nightingale i el seu equip es van afanyar en la neteja i alimentació dels malalts i les seves cures van ser decisives per a la seva supervivència. Els llargs passejos nocturns amb un llum d’oli per controlar la salut dels militars li van valer el sobrenom de «la dama del llum», com va publicar The Times.
La infermera també dominava les tasques administratives i quan la reina Victòria li va demanar un informe sobre les males condicions de les instal·lacions hospitalàries a la guerra de Crimea, Nightingale va incloure el diagrama de la rosa, que havia dissenyat per a reflectir les causes de la mortalitat dels soldats.
La seva labor va ser clau perquè es creés la Creu Roja britànica. A més, el seu llegat segueix viu perquè per graduar-se, les infermeres entonen el jurament que porta el seu cognom i cada 12 maig celebren el Dia Internacional de la Infermeria, coincidint amb el seu naixement.